- 1.
- 2.
- 3.
- 4.
- 5.
最近なんとなく続く体の不調や、理由のわからない気分の落ち込み。「これって更年期?」と不安になることはありませんか。更年期は症状の出方や心身への影響に個人差があります。症状の特徴やメンタルの変化、病気リスク、治療法(HRT・漢方)、閉経後の健康管理まで——今知っておきたい基礎知識をわかりやすく解説します。
更年期とは?
Q. 45歳です。私って今、更年期なの?
A. 基礎体温を記録して高温期がなくなったらほぼ更年期。確実に知るには卵胞刺激ホルモン(FSH)の数値を測り、2桁を超えたら更年期です
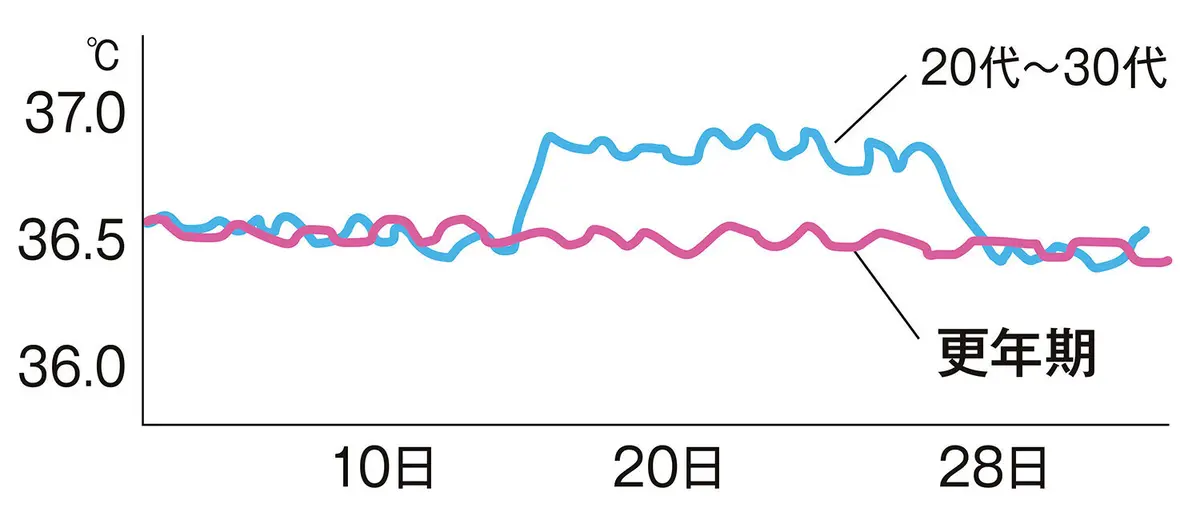
「更年期に入っているかどうかは、基礎体温を記録しているとわかりやすいです。若い頃は低温期と高温期がはっきり分かれ、高温期になる直前に排卵が起きます。更年期には低温期と高温期の周期が短くなり、徐々に高温期がなくなっていきます。閉経までは基礎体温をつける意義が大いにあります。(産婦人科医 吉形玲美先生 )
更年期の目安1:基礎体温の高温期がなくなる
また、私たち医師は卵胞刺激ホルモン(FSH)の数値を更年期に入っている目安にします。FSHは、脳が卵巣に対して『ホルモンを出して!』と指令するホルモン。女性ホルモンの分泌が少なくなると、まず先にこのFSHの値が高くなります。2桁を超えたら、ほぼ更年期レベルにあると判断します。確実に知りたい人は、婦人科を受診すると血液検査で調べてもらえます」(産婦人科医 吉形玲美先生 )
更年期の目安2:FSHが増える
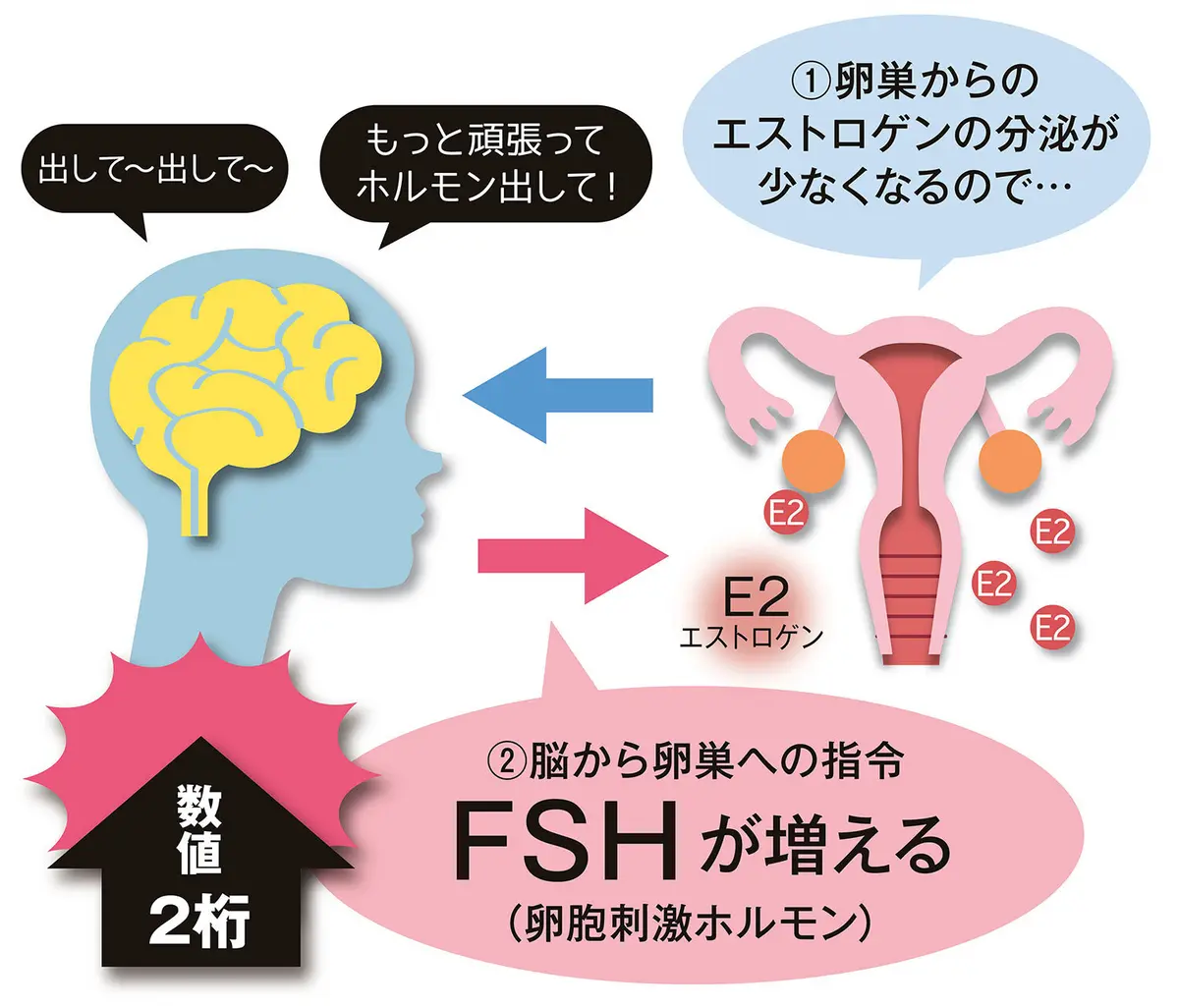
FSHは「もっとホルモンを出して」という脳からの指令の量。更年期にホルモンが減ると、値が2桁以上に上がっていきます
女性ホルモンの“揺らぎ”が始まった頃が「プレ更年期」。揺らぎながら急激に減っていくのが「更年期」
「もちろん女性ホルモン『エストロゲン(E2)』の数値も更年期の基準に。そもそも女性ホルモンが揺らぎながら急激に減っていく時期を更年期と呼び、婦人科などの医療機関で診断にも使われます。更年期よりも前、ホルモンの揺らぎが始まった頃をプレ更年期と言ったりしますが、こちらは医療用語ではないので、はっきりした診断の基準はないことも覚えておきましょう」
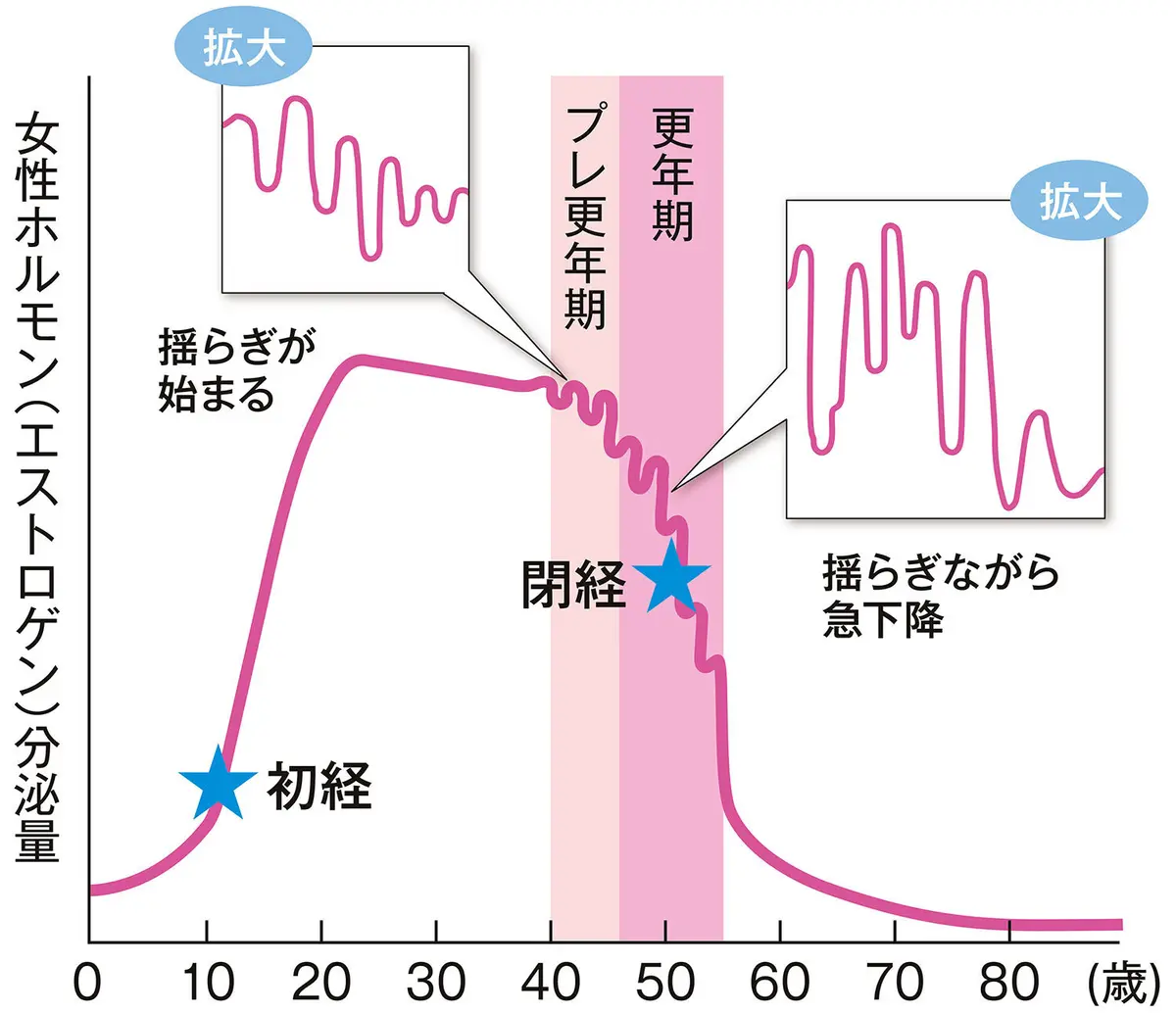
女性ホルモンは、プレ更年期には揺らぎが始まり、更年期には揺らぎながら急激に減っていきます。更年期の真ん中で起こるのが閉経
更年期には「正しい知識」が一番の味方になってくれます。その後の人生を楽しく健康にしてくれるのも知識です。(吉形玲美先生)
初出:OurAge 2023/12/11
Q. どんな症状が出たら「更年期に入った」とわかる?
A. おもに月経の乱れ始めが目安です。次に体の不調、閉経、後にはメンタルや腟まわり、泌尿器系のトラブルも加わります
「一般的な傾向として最初に月経が乱れ始め、次に体の不調、メンタルの不調、更年期の真ん中で閉経が起き、最後にフェムゾーンや泌尿器系の不調が起きてきます(体より先にメンタルの不調が現れる人も)。ただ、実際にはいつからいつまでが更年期だったのかは、閉経して初めてわかるもの。症状から判断できるものでもありません」(産婦人科医 吉形玲美先生 )
【一般的な更年期の時期と症状】
1.更年期の入り口
月経がバラバラになるなど、出血トラブル。体の不調
2.更年期の中頃
閉経。体の不調。メンタルの不調
3.更年期の出口
体・メンタルに加えてフェムゾーン・泌尿器系トラブル
Q. 肌も目も鼻も、実は腟まで乾燥しています。この症状も更年期?
A. 乾燥はよくある症状です。腟の乾燥感があれば決定的
「更年期には女性ホルモン『エストロゲン』がそれまでになく急に減ってしまうものです。エストロゲンは妊娠に備えるだけでなく、女性の健康と美容に対してさまざまな役割を担っていました。
①女性らしい体つきをつくる ②皮膚や粘膜に潤いを与える ③骨や血管の健康を守る ④脳の機能を保つ…そのほかにもあります。そんななくてはならない守り神がいなくなるので影響は顕著。肌や粘膜の乾燥はとてもわかりやすいエストロゲン減少の証拠です。腟の乾燥感や性交痛などは多数の人が感じています」。
読者アンケートでも、更年期に感じる不調は多岐にわたっていました。体の不調、心の不調、どちらにもかかわる不調などさまざまですが、肌や髪の乾燥や痩せにくいなど美容的なものも多数含まれています。(産婦人科医 吉形玲美先生 )
【更年期に感じる代表的な不調】
●体の不調
多汗、ホットフラッシュ(ほてり・のぼせ)、冷え、頭痛、めまい、耳鳴り、肩こり、動悸、関節の痛み、手指のこわばり・変形、肌や髪の乾燥、腟の乾燥・性交痛、むくみ、痩せにくさ、下痢・便秘、フェムゾーンのトラブル、排尿トラブルなど
●体と心、両方にかかわる不調
睡眠障害、もの忘れなど
●心の不調
イライラ、不安感、落ち込み、疲労感・倦怠感、やる気が出ないなど
Q. 今、更年期なのかどうか自分で知る方法はありますか?
A. おすすめは郵送でできる更年期検査キット。女性ホルモンと排卵機能から判断します
「本来は、更年期の指標となるFSH(卵胞刺激ホルモン)と女性ホルモン値を婦人科で調べてもらうのが一番。でも、相談できる婦人科がないなどの場合は、郵送で検査できるキットを利用するのも手です。指先から採血できるキットなので、自宅にいながら結果がわかります。(産婦人科医 吉形玲美先生 )

自宅にいながら郵送でホルモン値などを検査できるcanvasキット。更年期キットでは排卵機能をみる女性ホルモン値と、甲状腺機能をみる甲状腺関連ホルモン値を測定。不調の原因が女性ホルモンにあるのかどうか、更年期と似た症状を起こす甲状腺の不調がないかを調べてくれるセットです。
【検査するのは…】
●FSH(卵胞刺激ホルモン)
●E2(エストロゲン)
●TSH(甲状腺刺激ホルモン)
canvas Menopause Check(更年期)¥19,800/Vitalogue Health
ただ、更年期にはホルモンが揺らいでいるので、数値が乱高下しやすく、たまたま採血した日の状態が数値に表れてしまいます。婦人科でも検査キットでも、1回の検査だけで判断できるものではない前提で受けましょう」。閉経の時期を予測したい場合には、卵巣予備能(※)検査を合わせて行うことも。
※卵巣予備能:卵巣に残っている卵子数の目安
初出:OurAge 2023/12/31
Q. 閉経が早いと遅い、どちらが得ですか?
A. どちらにもメリット・デメリットがあり、どちらがいいとは言えません
「女性ホルモンは健康と美を守ってくれるので、長い目で見ると閉経が遅いほうが若さと元気を保つことができます。また閉経が遅いとエストロゲンの恩恵が長く受けられ、生活習慣病や骨粗しょう症などのリスクが下がるのがメリットです。
さらにエストロゲンには血管を守る作用もあるので閉経が遅いと心血管疾患の予防にも。ただ、乳がんなどエストロゲンに依存するがんのリスクは高くなります。また、月経が重かった人にとっては閉経が早いほうが楽。ひと口にどちらがいいとは言えません」(産婦人科医 吉形玲美先生 )
【閉経が早い人】
●メリット
・月経痛やPMSに悩まされることがなくなる
・月経の煩わしさがなくなり、白い服も楽しめる
・旅行などの計画が立てやすくなる
・子宮筋腫が小さくなり、手術の心配もなくなる
●デメリット
・骨粗しょう症や動脈硬化、高血圧や心血管疾患などの病気リスクが早まる
・肌や髪の潤いが早く失われる
【閉経が遅い人】
●メリット
・エストロゲンの恩恵が続き、生活習慣病や骨粗しょう症のリスクが低い
・同じく、肌や髪などの潤いが長く保たれる
●デメリット
・月経トラブルからなかなか解放されない
・月経の煩わしさから抜けられない
・子宮筋腫・子宮内膜症・乳がんなどエストロゲン依存性の病気リスクが高まる
Q. 初潮(初経)が早い人は閉経も早いって本当?
A. 初経年齢は体重に直結。それと閉経年齢とは関係がないと考えられます
「初潮(初経)は、年齢というよりおもに体重が関係していて、体格のよい女子のほうが早く迎える傾向にあります。この50年ほどで子どもの体格がよくなり、初潮も早くなりました。でも、閉経年齢は50年前とほぼ変わりません。ということは、両者には関係がないということに。研究データとして明確に示されたものはないようです」(産婦人科医 吉形玲美先生 )
構成・原文/蓮見則子
初出:OurAge 2024/1/30
Q. PMS(月経前症候群)がつらかった人は更年期もつらい?
A. 今のところ、PMSと更年期症状の関連はないといわれています
「PMSの重さと更年期症状の重さに関係があるというデータは見当たりません。出産の有無やつわりのつらさ、子宮の有無などにも関係がないといわれています」(産婦人科医 吉形玲美先生)
Q. 母が更年期症状がつらいと私もそうなる?
A. 更年期の症状は遺伝はしませんが、生活習慣が似ていると症状の出やすさも似てきます
「症状は遺伝子に関係ありません。ただ、親子で体質や性格が似ていたり生活習慣が似ていると同じような不調が出やすく、遺伝だと思いがちです」(産婦人科医 吉形玲美先生)
Q. なぜ更年期にはつらい症状が出るの?
A. 脳が一気にパニック状態になり、指令がうまく行かなくなるからです
「女性ホルモンが減少すると、脳の視床下部から過剰に卵胞刺激ホルモン(FSH)が出ます。ホルモンによってコントロールされている脳の中は一気にパニック状態に。自律神経がバランスを失って、いわゆる自律神経症状が出る。それが更年期の不調の正体です」(産婦人科医 吉形玲美先生)
Q. 生活習慣と更年期症状って関係ある?
A. 運動、食事、睡眠の習慣が症状を大きく左右します
「睡眠不足や運動不足、栄養不足は更年期の症状を悪化させることにつながります。特に睡眠と運動を見くびらないで。適度な運動は男性ホルモン『テストステロン』の分泌を増やし、脳の機能をアップ。質のよい睡眠は、きちんと体や脳を休ませて自然治癒力・回復力を上げてくれます」(産婦人科医 吉形玲美先生)
・適度な運動習慣=テストステロンを増やして元気に
・食生活=腸内環境は変化する。腸活次第で症状が改善
・快眠=何はなくとも質のよい睡眠は健康の要
構成・原文/蓮見則子
初出:OurAge 2024/1/15
Q. 閉経したら男性ホルモンが増えるの? オジサン化するのではないかと心配…
A. むしろ男性ホルモンを味方につけて
「女性の卵巣や副腎でもつくられている男性ホルモン『テストステロン』。やる気・活動力・社会性をアップしたり筋肉や骨を丈夫にする働きがあります。更年期に女性ホルモンが激減しても、テストステロンはあまり変化しません。そのため、ホルモンバランスが乱れ、ひげが濃くなったりする場合もあります。
ただし更年期には、少なくなった女性ホルモンの代わりに、心と体の健康を支えてくれる強い味方です。むしろ、意識的にテストステロンの維持に努めましょう。具体的には運動が一番です。運動によりテストステロンが増えると、血流がよくなったり筋肉が増えて、更年期太りも防いでくれます」(産婦人科医 吉形玲美先生)
Q. 太っている自分が嫌です。運動しなければと思っても、更年期のせいか、だるくて動けません
A. 少しずつでも筋肉を増やす工夫を。男性ホルモンが増えて痩せやすく、更年期症状も改善してきます
「エストロゲンが減ったあとの体をサポートするのは男性ホルモン『テストステロン』です。増やすには運動が一番。筋トレではなくても、ヨガなどに通う、コンビニジムに行くなどギアチェンジしてみませんか? 家なら椅子やテーブルを使って足腰を動かすだけでも違います。一度筋肉がつくと痩せやすくなり、気分も変わるはず。何よりテストステロンが増えると更年期症状が改善されます」(産婦人科医 吉形玲美先生)
撮影/中川十内<アイキャッチ> スタイリスト/高橋尚美 構成・原文/蓮見則子
初出:OurAge 2024/2/4
症状とメンタルの変化
Q. 更年期に入り、眠いのに眠れず夜中に考え事ばかり。不調Maxです。睡眠導入剤などには頼りたくないのですが何かいい方法は?
A. 快眠のコツは意外に簡単。「眠らなくては」の呪縛から自分を解放して
「眠りたいのに寝つけない。夜中に悶々と考え事をしてしまうタイプの人も、更年期には少なくありません。このタイプの人は、どうしても『眠らなければ』と考えてしまいがち。枕を変えたり照明を工夫したり、熟睡環境を整えることもしていることでしょう。それがなおさら眠れなくしているかもしれません。
ともかく朝は一定の時間に起きてカーテンを開け、太陽の光を浴びる。日中は適度に体を動かす。そして眠れないことをクヨクヨ悩まない。それでも変わらなければ、早めに婦人科や専門クリニック(スリープクリニックなど)を受診しましょう」(産婦人科医 吉形玲美先生 )
【快眠のためのシンプルな5つの心得】
1. 朝に太陽の光を浴びる
2. 毎朝一定の時間に起きる
3. 日中、適度に体を動かす
4. 眠れないことをあまり気にしない
5. 気に病むより医療機関を受診
Q. 2、3時間で目が覚め、熟睡できません。睡眠サプリや市販薬を飲んだほうがいいの?
A. まず、睡眠日記をつけて自分の睡眠の状態を知ることから始めましょう
「医療機関でも使われているのが『睡眠日記』。布団に入った時刻、眠りについた時刻、目を覚ました時刻、布団から出た時刻、よく休めたか、昼寝や居眠り、日中の眠気などを記録しておくものです。
睡眠日記のアプリや、印刷して使える用紙がダウンロードできるサイトもあります。2週間程度毎日続けて書くことで、自分の睡眠の傾向がわかり、意外な発見につながります。サプリや薬はそのあとで考えてみては?」(産婦人科医 吉形玲美先生 )
初出:OurAge 2024/4/25
Q. 更年期で気持ちの浮き沈みが激しくて…メンタルを強くする方法は?
A. 自律神経を整えて、セロトニンを増やして!
「生活習慣のちょっとした工夫がメンタルダウンの改善に役立ちます。それは適度な運動、栄養バランスのいい食事、規則正しい生活。まずは健康管理の3大要素を実践して、適正体重を維持することもメンタルダウンの改善に重要です。精神的なストレスも体を動かすことで解消され、実際に運動習慣のある人はうつになりにくいという研究結果があります。また、朝起きて朝の光を浴びて朝食をとるなど、自律神経を整える生活をして体をベースから改善していくことが大切です」(産婦人科医 高尾美穂先生)
運動習慣がある人はメンタル不調が圧倒的に少ない
「メンタル不調にはヨガやウォーキングをおすすめしています。最も手軽で少し前向きになれるヨガポーズを紹介します(下参照)。片足を1歩前に出して両手を上げ、体をしっかり伸ばします。これだけですが、数回行うだけでやる気が出てきます。またウォーキングの歩く速さは軽く息が弾む程度。隣の人と話ができるのがベストです。10分当たり1000歩ちょっと、1日の歩数は8000歩を目安に!」
少し前向きになれるヨガポーズ

①背すじを伸ばして、両手は体の横に、足を肩幅に開いて立ちます
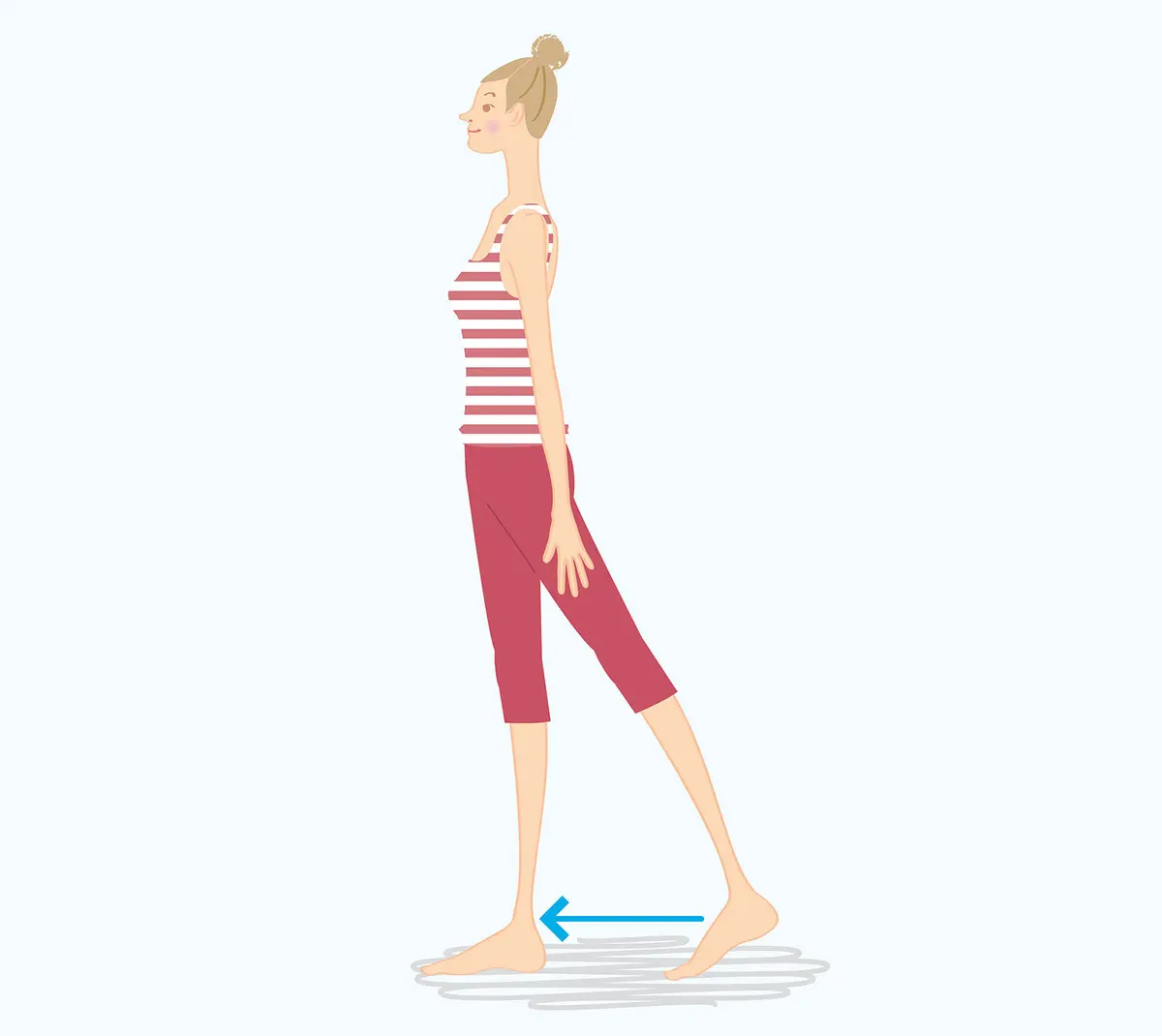
②上体を真っすぐ保ったまま、片足を1歩前に出し、後ろの足のかかとを上げます
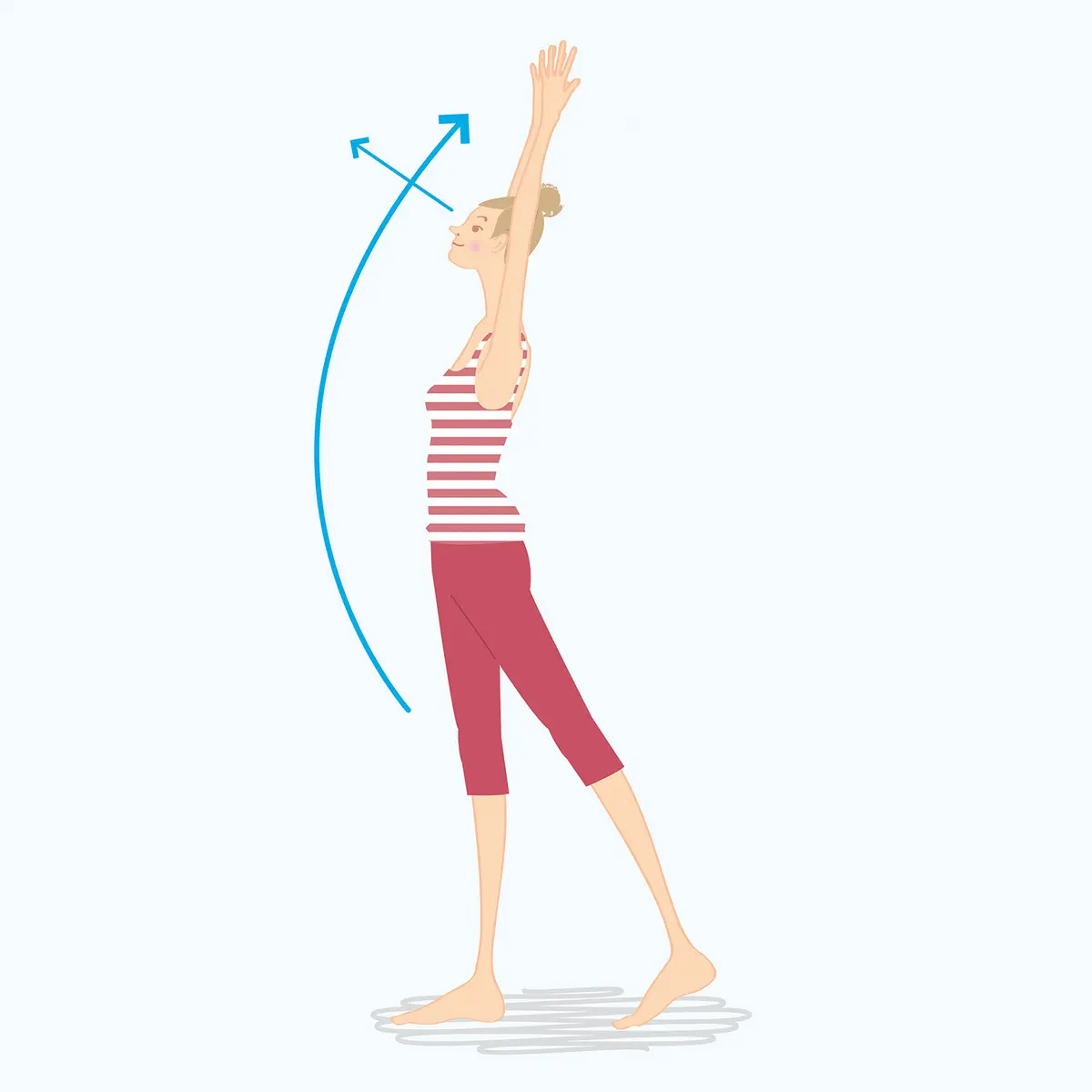
③両膝は伸ばしたまま体重を前足にかけて息を大きく吸い、両腕を上げて体を伸ばします

④体が伸びたら息を4回に分けて吸い、吐きながら元に戻ります。反対の足も同様に
栄養バランスのいい食事が心をバックアップする
「更年期の不調には、タンパク質、脂質、糖質の3大栄養素に加え、緑黄色野菜やきのこ類などで食物繊維やビタミン、ミネラルなどをバランスよくとることが大切です。それに加えて、メンタルダウンには精神を安定させるセロトニン合成に必要なトリプトファンとビタミンB6を意識してとるとよいでしょう。14~16時間後の夜にメラトニンになり、質のよい睡眠に導くので、特に朝食でとるのがおすすめです」
セロトニンを増やす食材
バナナ、赤身魚(マグロやカツオ)、赤身肉、卵、大豆製品(納豆や豆腐)など。ほかにレバーや乳製品、ナッツ類にも多く含まれます。朝食に卵料理や納豆を食べるのは、とても理にかなっています。ヨーグルトにバナナを加えて食べるのもいいでしょう

朝の時間が大事。朝の光を浴びて体内時計を整えよう!
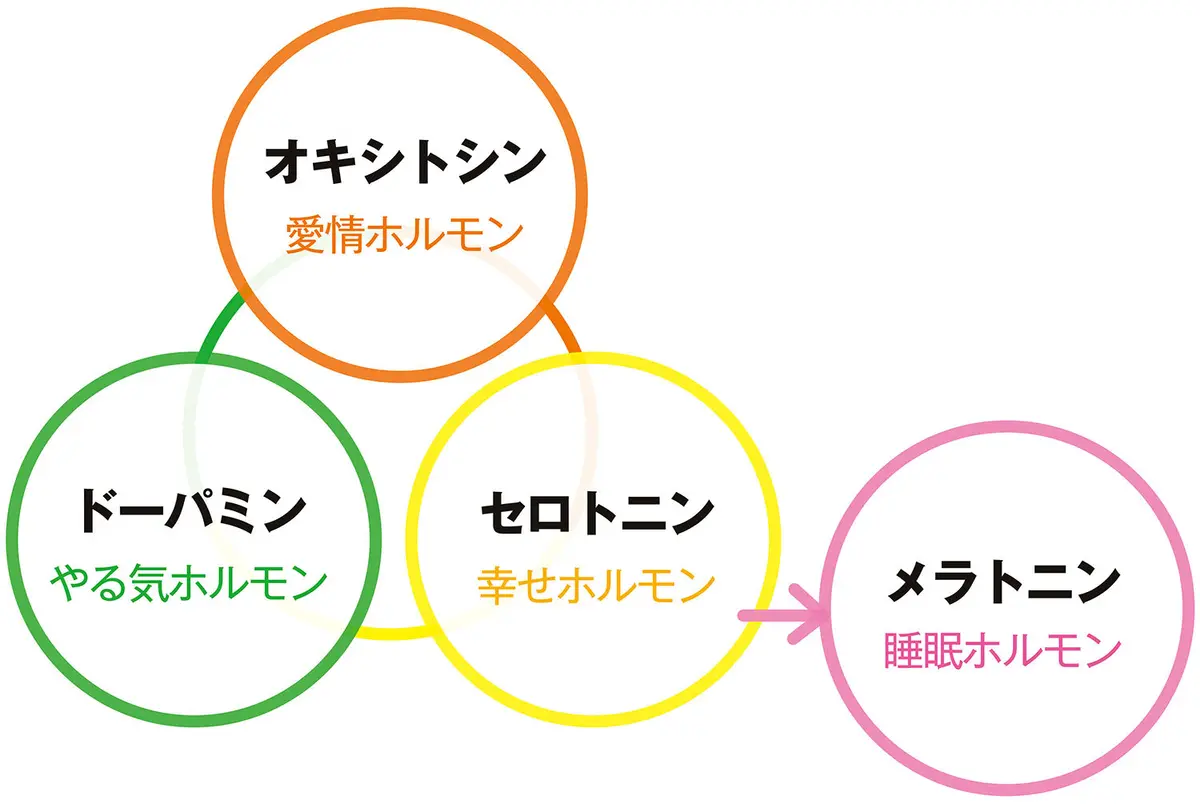
「実はそのメンタル不調の原因は睡眠不足の可能性があります。もともと年齢を重ねると、眠りが浅く短くなる傾向ですが、更年期で発汗などの寝苦しい症状があると良質な睡眠がとれません。睡眠を充実させるためには、朝の太陽光を浴びて体内時計をリセットし、昼間は活動的に過ごし、夜はリラックスタイムを設けることが重要です。こうした規則正しい生活をして自律神経を整えることで、メンタルを支えるさまざまなホルモンが元気になります。心を落ち着かせるメラトニンとオキシトシン、うれしいことで分泌されるドーパミンを上手に味方につけましょう」
メンタルを支えるホルモン
安らぎをもたらすオキシトシン、やる気スイッチとなるドーパミン、幸福感をもたらすセロトニンを産生できる生活習慣を! 特にセロトニンは眠りをもたらすメラトニンに変化します
初出:OurAge 2024/3/10
更年期に起こりがちなメンタル不調。その時は何科に行けばいいのでしょうか? 自分が更年期鬱(うつ)かどうかわかる判断基準もあるんです。産婦人科医の高尾美穂先生が、メンタル不調が起こる原因と、受診の流れを説明します。
Q. 更年期うつは普通のうつと違うの?
A. 女性ホルモンの変化が大きくかかわっています
「心は女性ホルモンに大きく影響されるため、女性は生涯でメンタルダウンを起こす3つのタイミングがあります。それは月経前、出産後、更年期です。(産婦人科医 高尾美穂先生)
うつを発症する3つのタイミング
●月経の前
エストロゲンとプロゲステロンが減少するため、メンタルが不安定に。PMSがこれにあたります
●産後
妊娠中にはとても多かったエストロゲンが分娩後にほぼなくなる、そのアップダウンが原因
●更年期
女性ホルモンの分泌が急に減少。それに伴い幸せホルモン・セロトニンも産生しにくくなります
いずれも女性ホルモンの変動がおもな原因。エストロゲンが減ると、別名『幸せホルモン』といわれ、精神を安定させるセロトニンの分泌も減ってしまいます。プロゲステロン(黄体ホルモン)が減ると、自律神経のうち心身をリラックスさせる副交感神経が優位になりにくくなります。これらが重なってメンタルの不調を起こしやすくなるのです。
更年期うつと通常のうつの症状を見分けるのは医師でも難しく、問診や検査で総合的に判断します。更年期うつが疑われる場合は、ホルモン補充療法(HRT)を行うことで改善効果が期待できます」
Q. うつ症状かもと思ったら、まず何科に行けばいい?
A. ほかの更年期症状もあるなら、まずは婦人科へ!
「メンタルの不調というと心療内科や精神科が思い浮かびますが、年齢が40歳を過ぎていて、ホットフラッシュなどメンタル以外の更年期症状があるようなら、女性ホルモンの低下が原因の可能性が高いので、まず婦人科を受診するのがいいと思います。個人差はありますが、漢方薬の服用やホルモン補充療法(HRT)を行うことで、症状の緩和が期待できます。
ただ、更年期の一時的な不調であっても、そのタイミングでショッキングなことが重なると、そのまま本格的なうつ病に発展することもあります。そんなときは専門性の高い、心療内科や精神科を受診するのがいいでしょう」(産婦人科医 高尾美穂先生)
科による特徴
●婦人科
女性ホルモンの低下が原因の場合は、それに対応した治療を行います。ほかの更年期症状を解決することも可能
●心療内科
ストレスなどの心理的なことが原因で起こる、心身の不調(気分の落ち込み、めまい、吐き気)などを診ます
●精神科
心の不調(うつ病、幻覚、統合失調症、パニック障害など)そのものに対して治療を行います
Q3. 家事もする気になれず、家族からなまけ病だと言われます。病院に行くべき?
A. うつのサインで判断を!
朝からやる気が起きない、何かに取り組む意欲が出ない…。そんな不調を感じても、どうしていいのか困ってしまいます。まわりからはただ怠けているだけと思われることも。
「少し重いメンタル不調にはふたつのサインがあります。ひとつは『特別なことがあったわけでもないのに涙が出る』こと。もうひとつは『大好きなことをやる気になれない』状態です。これらのサインがあったら、専門医に相談するのがいいでしょう」(産婦人科医 高尾美穂先生)
これがあったら更年期うつかも…
●わけもなく涙が出る
悲しいことやつらいこと、感動したことがあったわけでもないのに、自然と涙が出たら要注意
●好きなことをやる気になれない
好きでやっていた趣味や推し活も、やる気になれない。何にも関心が持てないのはうつの可能性大
Q4. 職場で集中力も段取り力も低下。もう仕事は無理?
A. 更年期を理由に退職する必要はありません
「日本人の閉経年齢の中央値は50.54歳。そこから考えると更年期の平均は45~55歳あたりに。この年代はちょうど仕事で、管理職など責任のある立場になる年齢でもあります。実際に私のクリニックにも、仕事に支障をきたすほどのメンタルダウンに悩んで、来院する更年期世代の人が多くいます。
それを理由にそのポストを断念したり、退職したりする必要はありません。更年期であることをひたすら隠すのではなく、まわりに一定の理解をしてもらいつつ、健康管理をするのも社会人の義務です。
今はホルモン補充療法(HRT)などを選ぶことで楽になる人がたくさんいます。治療を積極的に受けることも大切です。更年期の知名度は上がってきていますが、もっと理解のある社会になっていくといいですね」(産婦人科医 高尾美穂先生)
初出:OurAge 2024/3/3
Q. 太りやすいだけでなく痩せにくくなってきました。更年期と関係がありますか?
A. 女性ホルモンの減少による「更年期太り」です。今までと同じでは太る一方。ギアチェンジを!
「更年期太りという言葉がありますが、まさにそのとおりです。更年期には、それまで数々の働きをしていた女性ホルモン『エストロゲン』が激減することで、さまざまな支障が起きます。エネルギー代謝も糖代謝も脂質代謝も低下するのはそのひとつ。年齢とともに筋肉量が減り、基礎代謝量が下がっていくのに、輪をかけて脂肪が蓄積されやすくなるというわけです。それまでと同じ生活をしていたら太りやすく痩せにくいのは当たり前。
また、エストロゲンが減ることで、食欲抑制ホルモンである『レプチン』の分泌も減ってしまうことがわかっています。徐々に食欲コントロールができなくなってきたと感じる人は、そのせいだと知っておいてください。何より、ホルモンが減少していくにつれ、体内でいろいろなことが起きることを理解して、生活をギアチェンジしていきましょう」(産婦人科医 吉形玲美先生)
Q. 決して太っていないのにお腹だけぽっこり出てしまうのはなぜ?
A. 女性は更年期になると内臓脂肪が増えてきます。腹筋が少ないとなおさらお腹が突き出ることに
「エストロゲンは、内臓脂肪(皮下脂肪と違い、臓器につく脂肪)の蓄積を防ぐことがわかっています。更年期にエストロゲンが減少すれば、内臓脂肪が増えて下腹が出てしまうのは当然。(産婦人科医 吉形玲美先生)
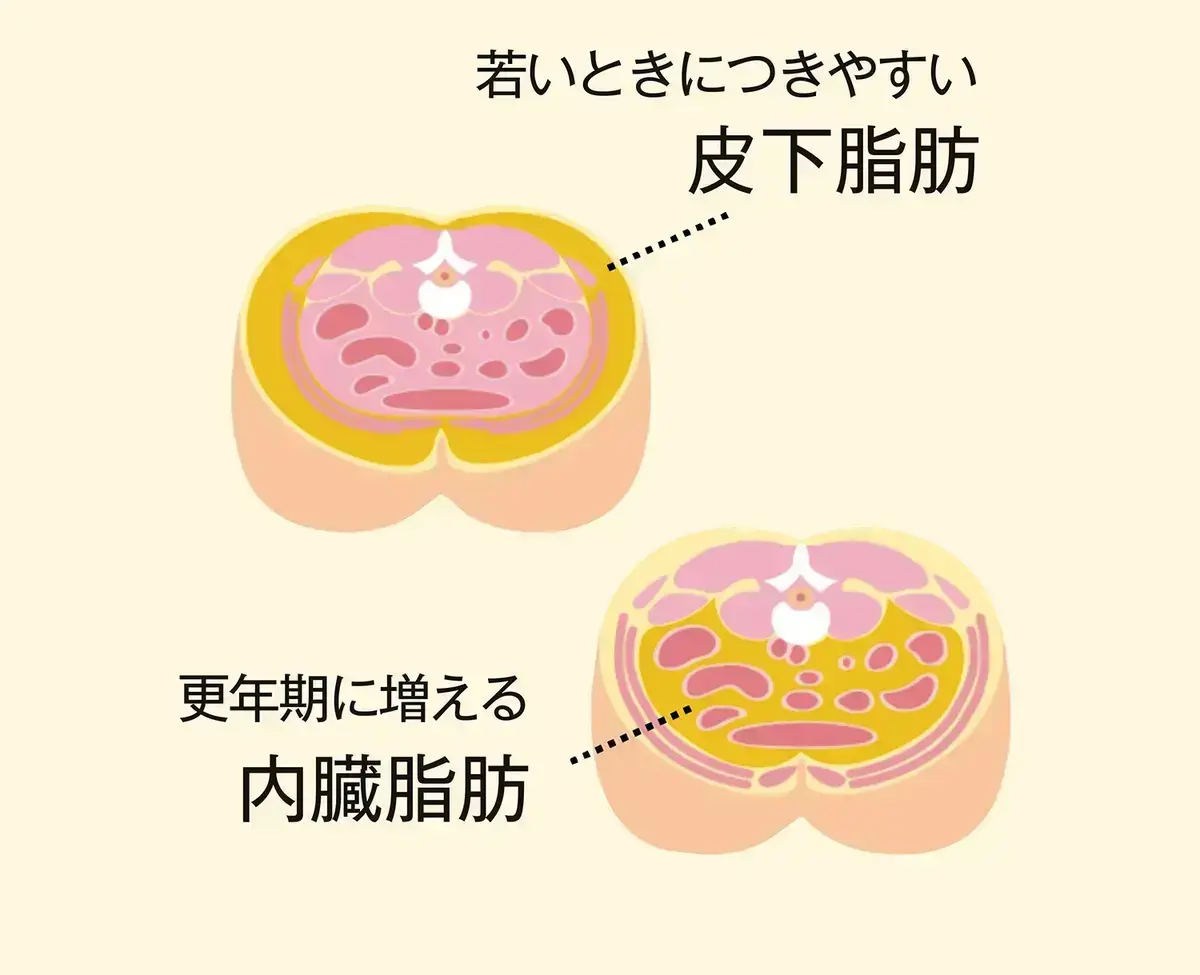
エストロゲンの減少は内臓脂肪を増やします。表面に近い場所につく皮下脂肪と違い、腸管のまわりにつくため、お腹がぽっこり出てしまうのです 。また、女性は40代、50代から急に筋肉が減少します。
女性の加齢に伴う筋肉量の推移
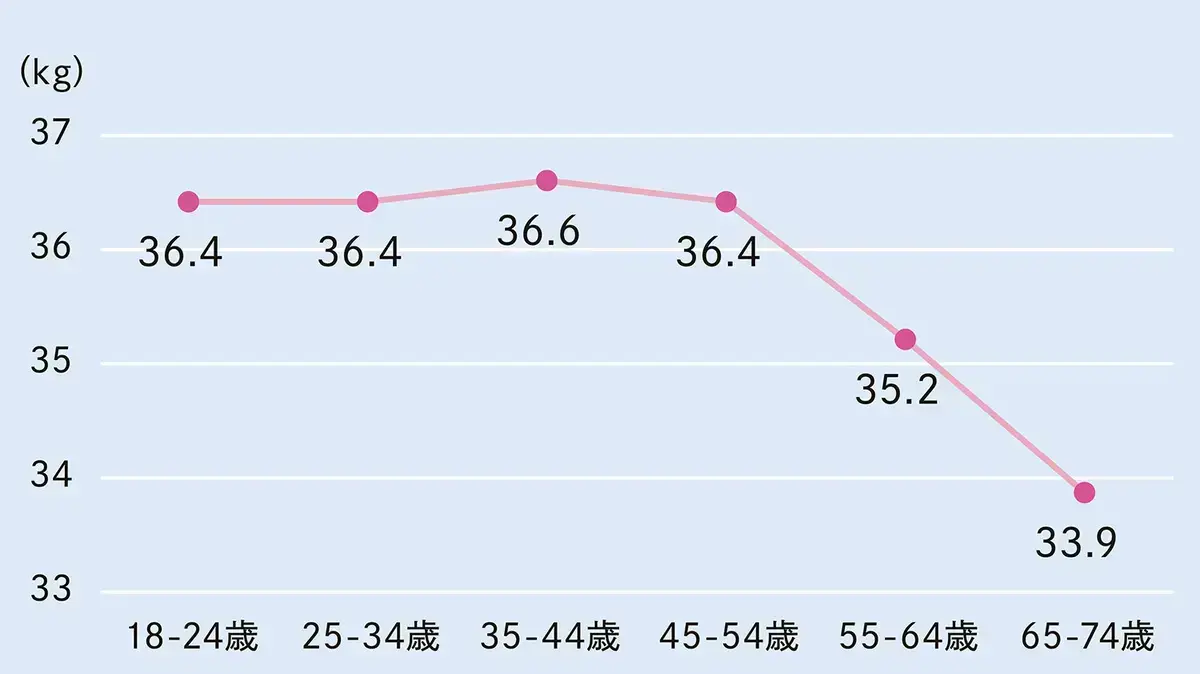
出典:日本老年医学会「日本人筋肉量の加齢による特徴」
女性は50歳頃を境に急に筋肉量が減り始めます。これを放っておくことは美容面だけでなく、健康面でも大きな問題に。サルコペニア(加齢によって筋肉が減り、体の機能が低下すること)予防のためにも筋肉の大切さを知っておいて増やす努力を何もしなければ、基礎代謝量が減って脂肪をさらにため込むことになります。そのうちさらに腹筋は弱くなり、お腹を押さえ込めずに突き出てしまう…という悪循環に。若いときから痩せていた人の多くは筋肉があまりついていないため、お腹だけぽっこり際立つと考えられます。筋肉は基礎代謝量を上げるためだけでなく、ぽっこりお腹防止のためにも重要です」
イラスト/内藤しなこ グラフ/小柳東子 構成・原文/蓮見則子
初出:OurAge 2024/1/14
Q. 婦人科でのメンタル不調にはどんな治療がありますか?
A. 投薬治療と心理療法を行います
「心の不調は女性ホルモンに揺さぶられて起こる一時的な情動のことが多いのですが、中には実際にうつ病の方もいらっしゃいます。
婦人科に来院した患者さんのうち、最終的に女性ホルモンの減少による更年期症状だった人は約26%、うつ病や気分障害が27.6%、不安症が12.3%というデータがあります。
うつ病も軽度な場合は婦人科で対応するところもあります。更年期の抑うつである可能性が高い場合はHRT(ホルモン補充療)や漢方薬が第一選択肢ですが、軽度なうつ病には心理療法でカウンセリングや行動療法などをベースに、必要に応じて向精神薬が処方されることも。
選択的セロトニン再取り込み阻害薬(SSRI)やセロトニン・ノルアドレナリン再取り込み阻害薬(SNRI)などが使われます。これはHRT(ホルモン補充療)が使えない更年期の抑うつにも有効です。しかしながら重度の場合は、婦人科よりも専門である精神科や心療内科を受診したほうがいいので、紹介するのが一般的です」(産婦人科医 小川真里子先生)
メンタル不調で婦人科で行われる治療
●HRT(ホルモン補充療)
減少した女性ホルモンを補充することで、更年期のさまざまな症状を緩和する療法。メンタル不調にも効果的
●漢方薬
東洋独特の「気・血・水」から原因を探ります。一人一人の体質を見極めて決めるので、同じ症状で薬が異なることも
●向精神薬
メンタル分野の薬の総称で、抗うつ薬のように病気そのものに効くものと、睡眠薬のように症状を緩和するものがあります
●心理療法
カウンセリング、リラクセーション法のひとつである自律訓練法、思考の歪みに働きかける行動療法、ストレス対処法のマインドフルネスなど
構成・原文/山村浩子
初出:OurAge 2024/4/20
Q. 私は更年期のつらい症状があるのに、何もない友人もいます。人によって差が大きいのはなぜ?
A. 症状の出る要因に個人差があるためです
「症状の現れ方は、外的要因と心身で起こる内的要因が影響します。同じ症状でもあまり負担を感じない人もいれば、耐え切れないと感じる人も…。特にそのとき置かれている環境は症状の起こる原因になりやすく、ストレスが取り除かれると途端に不調が改善する人も多いようです」(産婦人科医 吉形玲美先生)
不調の出る要因に個人差が!
●そのとき置かれている環境
親の介護、家族関係、人間関係などのストレスは大きな要因
●もともとの体質
抵抗力、免疫力など生まれ持った性質もおおいに関係あり
●気質・性格
生まれつきの気質、培われてきた性格も不調の出やすさに影響
●自律神経の健康度
もともと自律神経が乱れやすい人や、整いにくいなども要因
●ホルモンの揺らぎの大きさ
揺らぎの幅が激しく高低差がある人ほど不調を感じやすい
●ホルモンの揺らぎ期間の長さ
ホルモンの揺らぎ期間が長いほど、不調も長期化しやすい傾向に
Q. 更年期の年齢を過ぎても症状が続きます。どうしてですか?
A. 長期化する人もいますが、自律神経失調症なども考えられます
「平均的な閉経年齢が50歳頃ということから、更年期はその前後5年ずつ、45〜55歳頃という目安ができました。これはあくまで目安で、更年期の症状が10年以内に終わるという意味ではありません。数年で『抜けた!』と感じる人もいれば、更年期症状が長期化する人も。
一度治まった症状がしばらくしてぶり返す場合は、女性ホルモンの急減による更年期症状ではなく自律神経失調症など別の要因も考えられます」(産婦人科医 吉形玲美先生)
構成・原文/蓮見則子
初出:OurAge 2024/1/10
病気リスクと予防
Q. 更年期から気をつけたい生活習慣病って?
A. 気をつけたい病気は4つあります
「女性ホルモンが減ると、生活習慣病にかかりやすくなります。なかでも悪化しやすい代表的なものは、『動脈硬化症』『高血圧症』『脂質異常症』『糖尿病』の4つ。食生活の乱れや運動不足、喫煙、過労やストレスがおもな原因になるため、更年期の人は特に、検査と予防を心がけ、生活習慣の見直しが重要です」(産婦人科医 吉形玲美先生)
●動脈硬化症
女性ホルモンには動脈をしなやかにする作用があるため、女性ホルモンが減少する閉経前後から女性の血管は硬くなり始めます。動脈の壁にコレステロールや中性脂肪がたまると、動脈硬化症を引き起こす原因に。ただ、動脈硬化は進行がゆっくり。更年期では「血圧脈波検査」「頸動脈超音波検査」などで定期的な検査を行い、早めの対策をとることで、予防は十分可能になります。
●高血圧症
動脈硬化の原因として、最もリスクが高いのが高血圧です。若いときは低血圧だった人も、閉経を境にいつのまにか高血圧になっていることもあるのです。血圧には、収縮期血圧(上の血圧)と拡張期血圧(下の血圧)のふたつがありますが、上の血圧が140以上(家庭計測では135以上)、下の血圧が90以上(家庭計測では85以上)、どちらか一方でもこの数値になると高血圧です。
●脂質異常症
女性ホルモンが減る更年期は、悪玉コレステロールの数値が高くなります。血液検査で、悪玉コレステロール、非善玉コレステロール、中性脂肪の数値がどれかひとつでも基準値を超えていたら、脂質異常症と診断されます。動脈硬化の原因にもなるので、あてはまる場合は早急に内科の受診を。検査では善玉コレステロール値も見ると、動脈硬化リスクの度合いがわかります。
●糖尿病
閉経後は体内での糖代謝力が弱まり、糖尿病のリスクが高まります。動脈硬化、糖尿病3大合併症(神経障害、網膜症、腎臓障害)を引き起こすほか、骨密度は高くても、折れやすくもろい骨を生む要因にも。基本的には食事と運動で予防が可能になりますが、自覚症状なく進行するおそれもあり、検査では、直近1〜2カ月の平均血糖値を指標としたHbA1c値を調べることも大切です。
Q. 子宮筋腫は閉経後治る?
A. 閉経後、筋腫は縮みます。けれど、要注意の人も
「子宮筋腫は閉経すると縮んでいきます。ただ、大きい子宮筋腫がある人は、稀なケースとして肉腫に変わる可能性が。筋腫が巨大化するのは、細胞増殖度が高かったということが考えられるからです。閉経後でも、筋腫が少しずつ大きくなっているという人は、手術という選択肢も。筋腫を持ったまま閉経した人は、必ず婦人科検診を継続してください。肉腫になっているかどうかはMRI画像、血液検査、腫瘍マーカー検査で判断します。また、HRTを行うと筋腫が大きくなるので、行っている人も必ず検査を。エクオールは子宮への作用が少ないので、筋腫が大きくなることはありません」(産婦人科医 吉形玲美先生)
Q. 突然コレステロール値が爆上がり。閉経と関係ある?
A. 関係あります。閉経して女性ホルモンが減少すると、悪玉コレステロールが増えます
「40代以降は女性ホルモンが減少する影響で悪玉コレステロール(LDL)値が上昇するため、コレステロール値の爆上がりは閉経と関係あるといえます。ただし『運動習慣がない』『食べすぎている』などで体重が増えて上昇する可能性も。閉経だけを原因と思わず、ライフスタイルの見直しは必要です。また悪玉コレステロール値は低くても善玉コレステロール(HDL)値が高く、総コレステロール値が高い場合もあるので、血液検査で必要数値をしっかり測定して」(産婦人科医 吉形玲美先生)
Q. 婦人科系のがんが心配です。予防はどうすればいい?
A. 子宮体がん、乳がんのリスクを下げるには、内臓脂肪をつけない=「太らない」こと!
「これまで卵巣で分泌されていたエストロゲンは、閉経以降、副腎や内臓脂肪など、別の臓器から分泌されるように変化します。でも後者の女性ホルモンは、これまで黄体ホルモンとともに血管や骨を守っていた本来のエストロゲンとは違う、悪玉の女性ホルモン。
内臓脂肪がつくほどに悪玉の女性ホルモンだけが独り歩きをし、女性生殖器に刺激を与えて、子宮体がんや乳がんのリスクにつながってしまいます。ただでさえ、女性ホルモンの減少によって糖代謝の調節など、内臓脂肪を減らす作用が弱くなる年代。運動や食生活が今までと同じでは、体重や内臓脂肪の増加につながるので、見直しを。
喫煙や飲酒習慣も、乳がんのリスクを上げる要因となります。卵巣がんについては検診がないため、子宮全体や卵巣の状態、小さな異常も発見できる経腟超音波検査を受けることでフォローすることができます」(産婦人科医 吉形玲美先生)
●部位別がん罹患数(2019)女性
厚生労働省の調べによると、女性の部位別がん罹患数(2019年)の1位は圧倒的に「乳がん」。次いで多いのは「大腸がん」「肺がん」。婦人科系のがんでは、次に「子宮体がん」「卵巣がん」「子宮頸がん」が多いことが判明
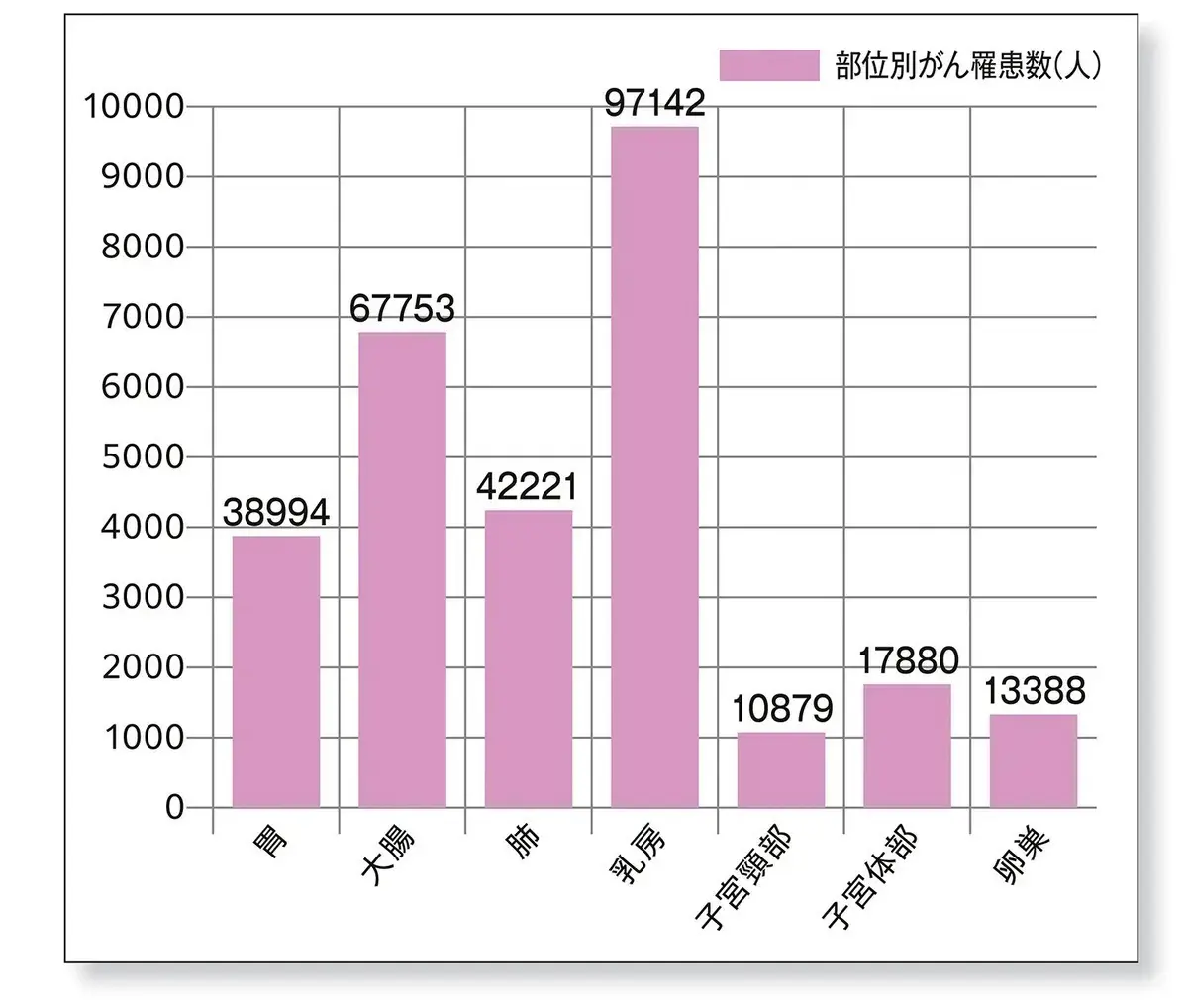
出典:厚生労働省「全国がん登録 罹患数・率 報告 2019」
イラスト/平松昭子<アイキャッチ> 構成・原文/井尾淳子
初出:OurAge 2024/4/2
治療法(HRT・漢方)
Q. HRT(ホルモン補充療法)を始めるタイミング終えるタイミングはある?
A. 始めるのは閉経前~閉経後10年が目安
「閉経していなくても、月経周期が不規則になっていて、更年期症状があり、卵巣の働きが低下していると考えられれば始めることができます。ベストタイミングは閉経前から閉経後早期。一般的には閉経後5年以内に始めることが推奨されています。60歳以上や閉経後10年以上たってから始めると、狭心症や心筋梗塞のリスクが上がるといわれていますが、事前の検査などで、問題ないと医師が判断すれば行えることも。ただし、60歳以上の保険適用は病院の判断によります。(産婦人科医 小川真里子先生)
HRT(ホルモン補充療法)を始めるタイミング
① 女性ホルモンの減少による不調があれば、閉経前でも開始できます
② できれば、閉経後5年以内に始めるのが理想
③ 事前の検査などにより、医師の判断で始めることも可能です
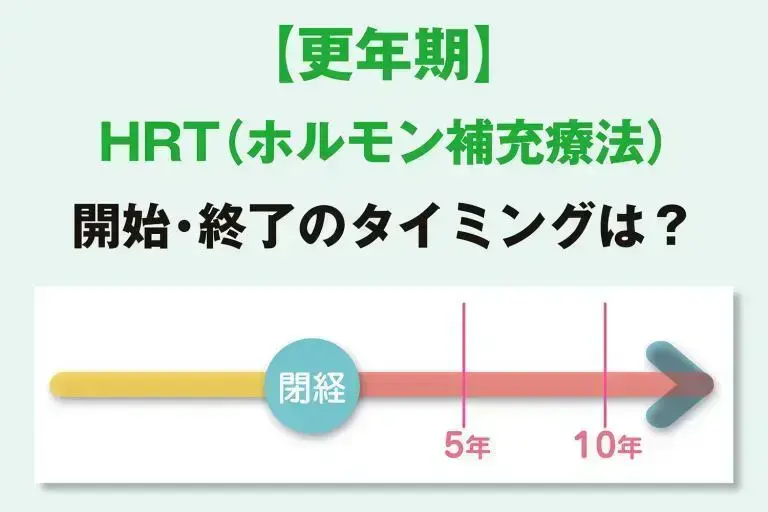
ベストなタイミングはありますが、上記以外にも、40歳未満で閉経した人や卵巣を摘出した人も受けることができます
一方、やめる時期はつらい症状が緩和されたタイミングでもいいし、ずっと続けることも、いったん中止してまた再開することもできます。その場合は医師と相談しながら行うことが大切です。以前は乳がん発生リスクが高まるとして、継続は5年未満を目安にするケースがありましたが、日本女性医学学会の最新のガイドラインでは投与期間の制限はありません」
Q. HRT(ホルモン補充療法)ができない人もいる?
A. 昔NGと言われていた子宮筋腫の人も可能です
「行えないケースは乳がんの経験者や治療中、血栓症や動脈硬化がある、重い肝臓病の人などです。子宮筋腫は『慎重投与』に入り、大きくならないかを確認しながら行います。大きくなるようなら、投薬方法を検討し直したり、漢方薬に切り替えるなどして対応します。HRT(ホルモン補充療法)を始める前には、さまざまな検査をして問題がないかを判断します」。
その検査は月経の状態、過去の既往歴(問診)などに加え、ホルモン値、内診、乳がん・子宮がん・卵巣がんの検査、中性脂肪や肝機能、血圧、必要に応じ骨密度の検査などを行います。(産婦人科医 小川真里子先生)
HRT(ホルモン補充療法)を受けられないケース
・乳がん
・肝障害、腎障害
・原因不明の不正出血
・妊娠の可能性
・血栓症疾患、動脈硬化
注意が必要なケース
・子宮内膜症
・子宮筋腫
・肥満
・高血圧、糖尿病
Q. プラセンタ注射も更年期治療に効きますか?
A. 更年期症状の軽減を感じる人もいます
「プラセンタは胎盤のことで、美容用のプラセンタの材料は馬や豚の胎盤が一般的なのに対し、医療用はヒトの胎盤から有効成分を抽出した胎盤エキスが主成分です。厚生労働省が認可しているのは2種類の注射剤のみ。
メルスモンは更年期治療で保険がきき、もうひとつのラエンネックは慢性肝疾患における肝機能の改善に認可されているもので、更年期症状では保険対象外になります。女性ホルモンが補充されるわけではないのでHRT(ホルモン補充療法)の代替にはなりませんが、症状を軽減する効果を実感する人も多いです。
HRT(ホルモン補充療法)が行えないケースでも受けられることが大きなメリットですが、投与すると献血はできません。また、他の方法として、保険はききませんが、エストロゲンと似た働きをするといわれるエクオール配合のサプリメントも人気があります」(産婦人科医 小川真里子先生)
Q. HRT(ホルモン補充療法)ってそもそもどんな薬剤を使うの?
A. 飲み薬・貼り薬・塗り薬などがあります
「HRTの投薬方法はおもに4種類あり、子宮がある人と摘出してしまった人、年齢や月経の有無などを考慮して、その人に合った方法が選ばれます。
エストロゲンは子宮内膜を厚くする作用があるため、子宮体がんの発症リスクがあるとして、エストロゲン製剤に加えて、黄体ホルモン製剤を併用して投与するのが一般的です。特に最近は天然型の黄体ホルモンが保険適用になり、安全性も格段にアップしています」(産婦人科医 小川真里子先生)。
投与方法は大きく3パターン。①閉経前~閉経後早期はエストロゲン製剤と黄体ホルモンを周期的に使います。これはさらに2パターンあり、どの使い方も効果は同じです。②閉経後時間が経過している場合はエストロゲン製剤と黄体ホルモンを持続的に使い、③子宮を摘出している場合はエストロゲン製剤だけを使います。
【薬剤の投与方法】
製剤の形態も、飲み薬(錠剤)、貼り薬(パッチ剤)、塗り薬(ジェル剤)が選択できます。飲み薬はなじみがあることがメリットでしょう。一方、肝臓に負担がかかることがデメリット。貼り薬や塗り薬は肝臓負担はないのですが、肌の弱い人はかぶれることが、塗り薬は1回の用量がわかりにくいという声もあります。
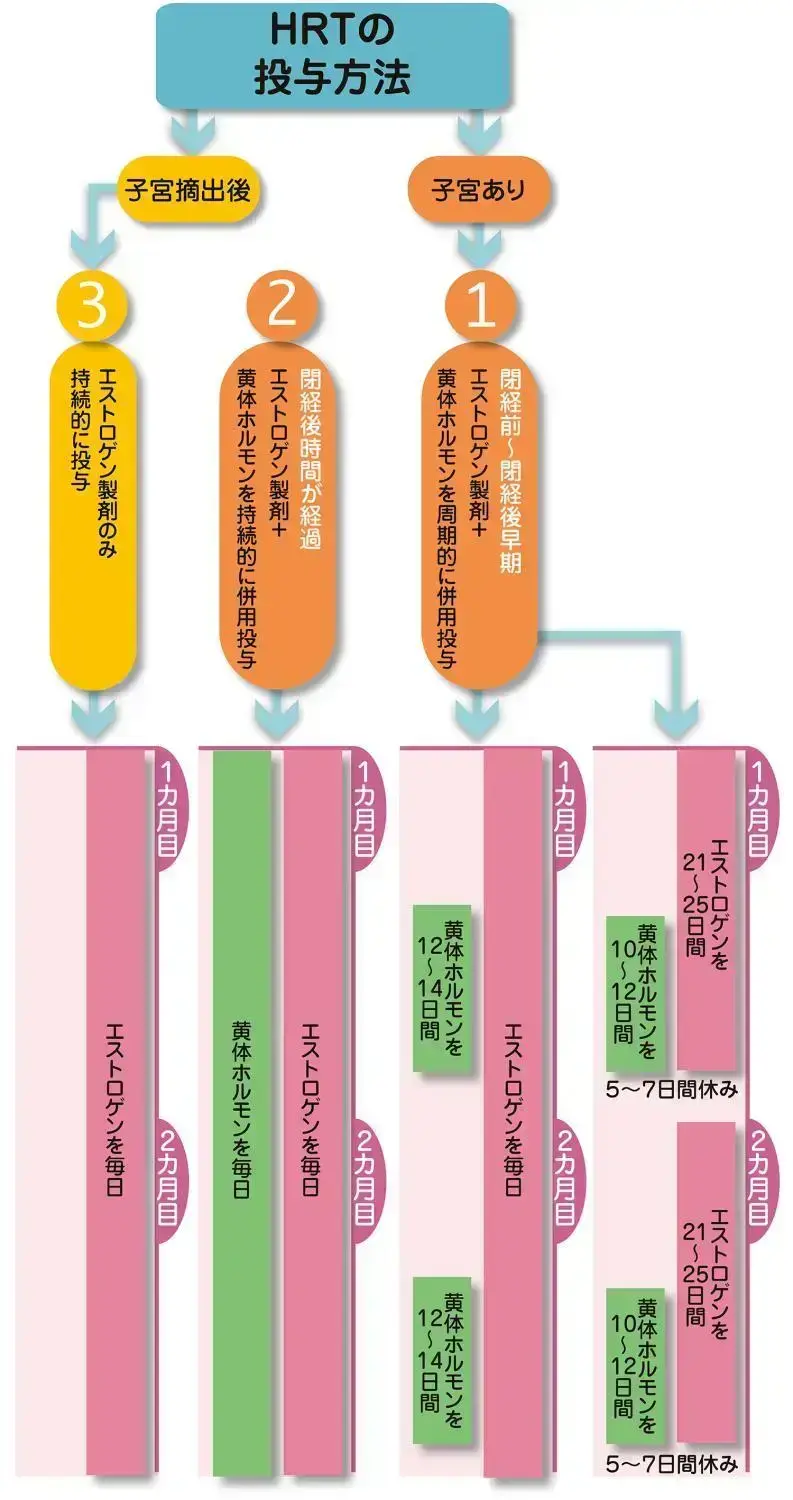
【HRTの投与方法】
●エストロゲン剤
飲み薬(錠剤)
・プレマリン(総合型エストロゲン):0.625㎎/1日1錠(通常量)
・ジュリナ(エストラジオール):0.5㎎/1日1錠(低用量)、1.0㎎/1日2錠(通常量)
貼り薬(パッチ剤)
・エストラーナテープ(エストラジオール):0.72㎎/1回1枚、2日に1枚貼付(通常量)
塗り薬(ジェル剤)
・ル・エストロジェル(エストラジオール):0.54㎎/1日1プッシュ(低用量)、1.08㎎/1日2プッシュ(通常量)
・ディビゲル1㎎(エストラジオール):1㎎/1日1包(通常量)
●プロゲステロン剤(黄体ホルモン剤)
飲み薬
・プロベラ、プロゲストン(酢酸メドロキシプロゲステロン):2.5㎎/1日1錠(持続的併用時) 5~10㎎/1回1錠1日2回(周期的併用時)
・デュファストン(ジドロゲステロン):5㎎/1日1錠(持続的併用時)、10㎎/1回1錠1日2回(周期的併用時)
子宮内に器具を挿入
・ミレーナ(レボノルゲストレル):5年間有効 ※保険適用外
天然型のプロゲステロン製剤が保険適用に!
卵巣で作られるものと同じ成分の天然型プロゲステロン製剤は乳がんなどのリスクはより低いといわれています。
・エフメノカプセル100㎎/周期的使用は15日~28日で200㎎を1日1回。持続使用は100㎎を1日1回
●エストロゲン・黄体ホルモン配合剤
飲み薬
・ウェールナラ配合剤:エストラジオール1.0㎎+レボノルゲストレル0.04㎎/1日1錠(通常量)
※閉経後の骨粗しょう症にのみ保険適用
貼り薬
・メノエイドコンビパッチ:エストラジオール0.62㎎+酢酸ノルエチステロン2.70㎎/1日1枚
(週2回貼付・通常量)
Q. HRT(ホルモン補充療法)をすると若返ると聞きましたが、本当?
A. はい、効果は更年期症状に対してだけではありません
肌がきれいになるといった見た目の変化だけでなく、体の中の若返りも期待できると産婦人科医の小川真里子先生。「エストロゲンは心身を健康に保つためにさまざまな働きをしています。例えば、肌、骨、血管、神経、脳、代謝などに大きくかかわっています。そのため閉経後は男性と同様に内臓脂肪が増えたり、高血圧や動脈硬化、糖尿病になりやすく、特に深刻なのが骨粗しょう症のリスク。HRT(ホルモン補充療法)はそうした体の変化を軽減する働きもあります。肌はコラーゲンが増えてツヤがアップ、骨を丈夫にして、生活習慣病の予防にも効果があることがわかっています。更年期症状の改善だけでなく、病気予防のためにも受けることができます」(産婦人科医 小川真里子先生)
●その他の効果
・骨粗しょう症の予防
・脂質異常症の予防
・肌質アップなどの美容効果
・生活習慣病の予防
・歯周病の予防
骨粗しょう症など、高齢になるとなりやすい病気に対しても予防効果が期待されています。改めて、女性ホルモンの偉大さに驚きます

Q. HRT(ホルモン補充療法)はどのくらいで効果が表れるの?
A. 効果の出方には個人差があります
「HRTをはじめると、例えばホットフラッシュは2~3週間でジワジワと効いてきて、約1カ月で効果が出るケースが多いのですが、これは個人差があります。もっと早い人や、じっくり効くケースもあります。その理由は、体の感受性やプラセボ効果(偽薬でも飲んだことで実際に効果が出てしまうこと)を受けやすいかでも違います。一般的に閉経から時間がたっていると効きにくくなる傾向です」(産婦人科医 小川真里子先生)
Q. HRT(ホルモン補充療法)で乳がんのリスクが上がると聞いたけど大丈夫? 副作用は?
A. 今はメリットのほうが大きいという見解です
「HRT(ホルモン補充療法)による乳がんのリスクは、2002年にアメリカで発表された研究報告が元になっていますが、実際は一般的にHRTの使用対象と異なる女性が多く含まれていることがわかり、2016年には7つの国際学会が『乳がんリスクは大きくはない』と発表しています。
そのリスク上昇率は1000人に1人以下で、これは飲酒や喫煙などの生活習慣によるリスクと同等か、それ以下で、ほとんど心配はいりません。ほかに子宮体がんは黄体ホルモンを併用すれば問題なく、子宮頸がんの腺がん、卵巣がんは長期投与で若干リスクが上がる傾向。血栓症や心筋梗塞は肥満や60歳以上だと少し増えます。
しかしながら、それよりもメリットのほうがはるかに大きいというのが最近の見解です。その他の副作用では乳房が張る、不正出血などが起こることがありますが、それは一時的なことなので心配いりません。メリットとデメリットをよく確認して、納得して始めることが大切です」(産婦人科医 小川真里子先生)
※乳がんは女性の8〜9人に1人が罹患する病気です。HRT(ホルモン補充療法)中に乳がんにならないわけではありません。
Q. 漢方薬とHRT(ホルモン補充療法)の併用はできる?
A. できます。より効果が出る場合も
「漢方薬はHRT(ホルモン補充療法)と並ぶ、更年期症状の治療方法のひとつ。日本では知名度が高いこともあり、第一選択肢となることが多いですね。
例えば、めまいなどの症状では、漢方薬のほうがHRT(ホルモン補充療法)よりも改善効果は高く、ホットフラッシュに関してはHRTのほうが効くという検証結果があります。症状の出方によっては、HRTと併用することもできます」。(産婦人科医 小川真里子先生)
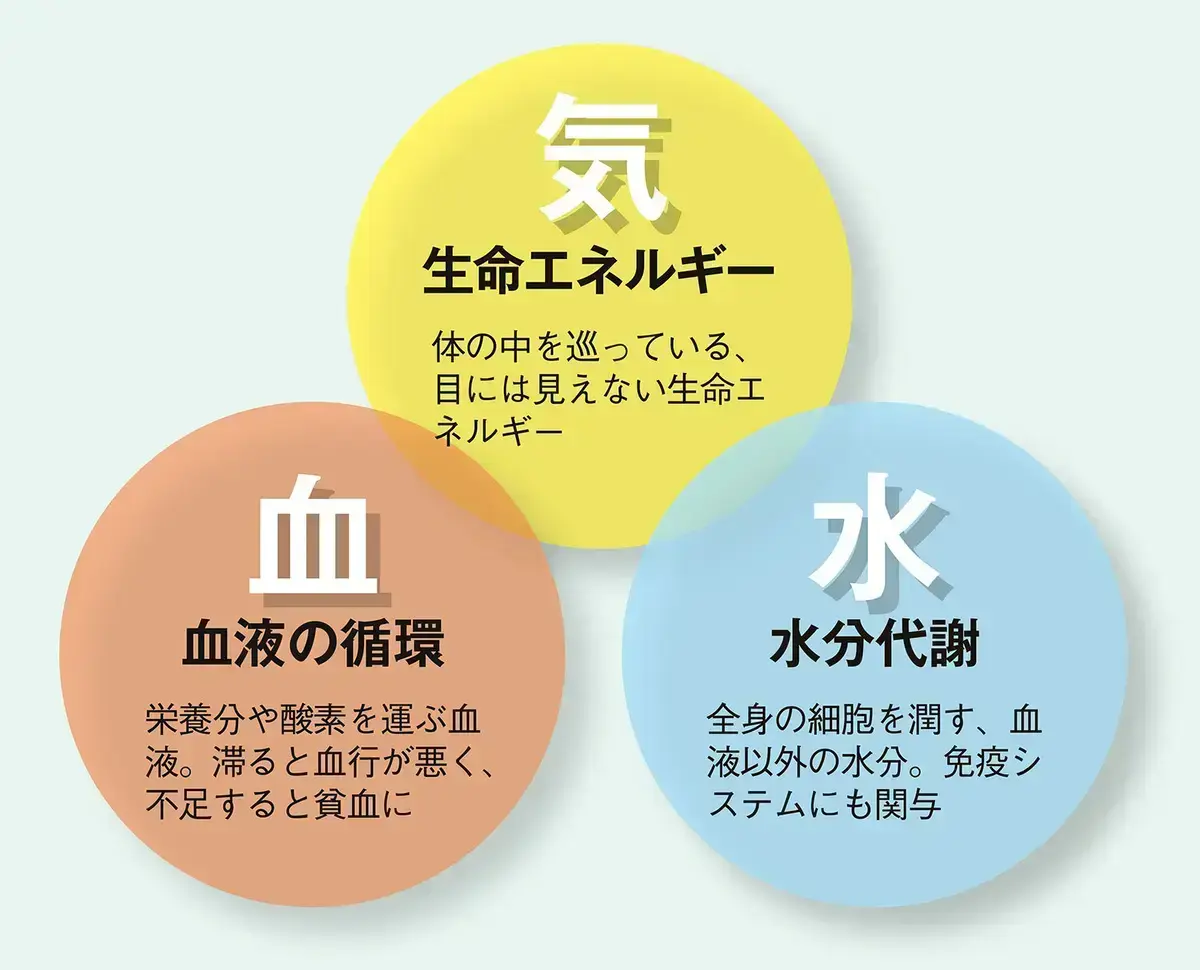
漢方薬は東洋医学の「気・血・水(き・けつ・すい)」という考え方がベースになっています。気は生命活動のエネルギー、血は血液の循環、水は水分代謝を表し、このバランスがくずれると心身に不調が現れます。
更年期症状に処方される3大漢方薬が加味逍遙散、当帰芍薬散、桂枝茯苓丸ですが、人には個々に「証(しょう)<体質や体調>」があり、それを見極めて薬を処方するので、同じ症状でも違う薬を出されることがあります。自己判断で服薬すると効かない場合もあるので、専門家に見立てて処方してもらうことが大切です。
【気・血・水の考え方】
東洋医学では、体の調子が悪いのは気・血・水のバランスが乱れることで起こると考えます。おもに気の乱れはイライラやうつ状態、血の乱れは便秘や肩こりに、水の乱れはめまいやむくみに
【よく使われる漢方薬】
●加味逍遙散(かみしょうようさん)
虚弱体質で気と血が乱れているタイプの、イライラやうつ症状に
●当帰芍薬散(とうきしゃくやくさん)
体力がなく特に血と水が乱れて冷える人に。めまい、肩こりなどにも
●桂枝茯苓丸(けいしぶくりょうがん)
体力があるタイプで、ほてりやのぼせる人に。頭痛にも効果があります
●半夏白朮天麻湯(はんげびゃくじゅつてんまとう)
胃腸虚弱の人やめまいに。ほかに頭痛や冷えにも処方されます
●抑肝散(よくかんさん)
体力は中程度でイライラしやすい人に。不眠にも処方されます
●加味帰脾湯(かみきひとう)
虚弱体質&胃腸が弱いタイプで、精神不安や不眠の症状がある人に
●補中益気湯(ほちゅうえっきとう)
胃が弱く食欲が低下して、元気が出ない、手足に倦怠感がある人に
証にもよりますが、特にメンタル不調に効くのが加味逍遙散、めまいや冷えにいいのが当帰芍薬散、ほてりやのぼせには桂枝茯苓丸がよく処方されます
Q. HRT(ホルモン補充療法)と漢方薬のメリット・デメリットを教えてください
A. HRT(ホルモン補充療法)は更年期以降の疾患にも予防効果があり、漢方薬は幅広い症状に対応
「更年期症状の薬物療法の主軸となるHRT(ホルモン補充療法)と漢方薬。どちらを選ぶかは、それぞれの長所と短所を比較して、自分に合ったものを選ぶのがいいでしょう。
例えば、HRT(ホルモン補充療法)は症状の緩和に加え、閉経後に多くなるほかの疾患の予防効果があります。有用性は非常に高いのですが、わずかながらがんや血栓症などのリスクはあります。漢方薬はひとつの処方薬にさまざまな生薬が入っているので、幅広い症状に対応し、副作用も少ないのが大きなメリット。
ただし効果が出るまでに時間がかかる場合があるのと、『証』を見極める医師の見立て力が効果を左右する側面もあります」(産婦人科医 小川真里子先生)
【HRTと漢方の長所と短所】
●HRT(ホルモン補充療法)
長所:
一般的には有用性が高いことが確認されています。また、更年期以降に起こる脂質異常症や骨粗しょう症などの予防にも効果のあることが大きなメリット
短所:
乳がん、血栓症などへのリスクがゼロではありません(有用性のほうが高い)。乳房の張りや痛み、吐き気などの一時的な副作用が見られることもあります
●漢方薬
長所:
知名度が高く、副作用が少ないことで受け入れやすい傾向があります。生薬の種類も豊富で、それぞれ複数の有効成分を含むので、1剤で幅広い症状に対応できます
短所:
一人一人の証(体質や体調)に合わせた薬を選ぶ必要があります。また効果が出るまでに時間がかかり、8~12週間かかることも。薬によっては飲みにくいものも
ポスト更年期(閉経後)の健康管理
Q. 更年期が終わったら、今感じている不調は全部なくなるの?
A. 人それぞれ。でも、「真っただ中」のつらい症状は卒業していきます
「ポスト更年期の不調は、その人の性格や主観によるものが大きいと思います。ただ、ホットフラッシュなど『更年期真っただ中』の不調は、ほとんどの人が卒業できるといっていいのでは?
ポスト更年期以降も不調が続く場合は、HRTを続けることで萎縮性腟炎、頻尿、関節や手足の痛み、記憶力の低下といった症状の改善に効果がありますが、開始年齢によっては血管が炎症を起こして血栓症のリスクが高まるため、専門医との相談が必要です。
その場合はHRTの代替治療として、エクオールサプリメントや漢方薬の力を借りて、自律神経の乱れからくる症状を改善する方法も。また、骨密度の低下による骨折リスクがあり、生活習慣病の悪化が進行し、動脈硬化の変化もすでに起きている人が多い世代。
特に動脈硬化系の検査として頸動脈エコーや、70代以降は脳ドックで脳血管疾患の傾向を、カルシウムスコア測定(心臓CT検査)で疾患リスクの有無を、知ることが望ましいでしょう」(産婦人科医 吉形玲美先生)
Q. 更年期が終わったら、婦人科も卒業?
A. 健康長寿のためにも、婦人科とのつき合いは一生続けてください
「ポスト更年期以降も健康長寿のことを考えて、『婦人科とは一生のおつき合い』ととらえてください。もちろん、婦人科検診も卒業ではありません。
ポスト更年期の健康トラブルで相談が多いのは、『健康診断で骨密度が低いと判明したので、詳しく知りたい』という骨密度検査の二次検査のほか、『子宮や内臓が下がってきている』という骨盤臓器脱、『腟の痛み・性交痛』などの萎縮性腟炎、また『尿もれ』や『膀胱炎を繰り返しやすい』などのGSM問題など、当院でも多岐にわたります。
『更年期を卒業し、不調が抜けた』という人でも、年1回婦人科系のがん検診を受けることは十分に意味があります。その他の検診についても継続して行ってください。同時に、長く受診・相談できるかかりつけの婦人科、医療施設を持つ&探すことはあきらめないで」(産婦人科医 吉形玲美先生)
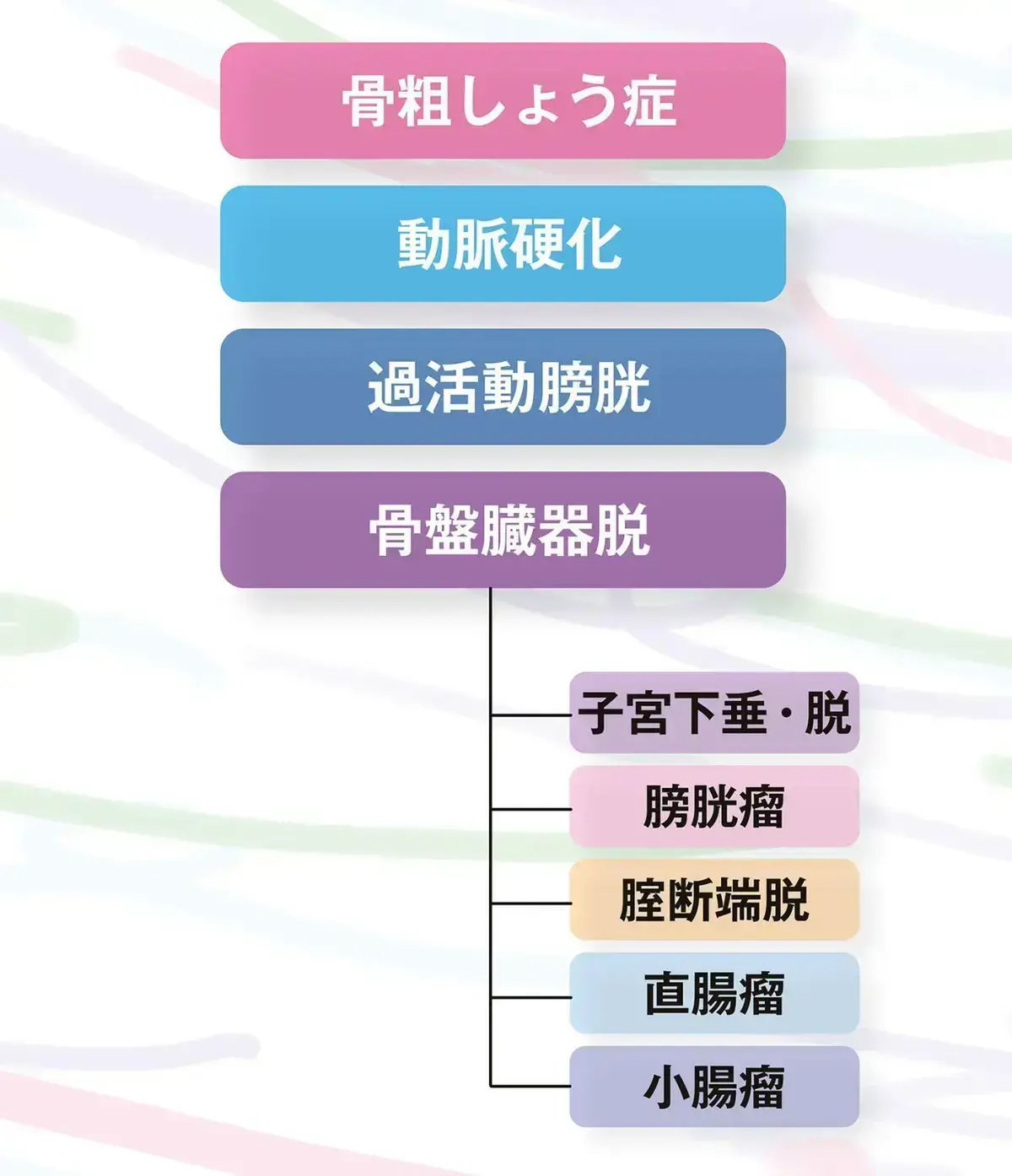
ポスト更年期の健康トラブル
ポスト更年期には、骨盤底が弱ることが原因で、子宮や膀胱などの内臓が体の外に出てしまう「骨盤臓器脱」という病気が起こることも。ひと言で「臓器脱」といっても、種類はこんなに。手術のほか、骨盤底サポーターや、腟内に入れる「リングペッサリー」などの方法もあるので婦人科に相談を
イラスト/平松昭子 構成・原文/井尾淳子
初出:OurAge 2024/6/6
Q. 自治体の検診で予防できるトラブルって?
A. 骨密度検査と生活習慣病(血圧、脂質、糖代謝、腎機能)の検査は有効です
産婦人科医の吉形玲美先生によると、
「当院では、診察に来られる患者さんにはいつも『健康診断の結果を持ってきてください』とお願いをしています。特に自治体で行う一般血液検査、生活習慣病の検査での『血圧、脂質、糖代謝、腎機能』の数値がわかると、不調の原因にアプローチしやすく、具体的なアドバイスができるのでおすすめです。 加えて、自治体で行っている骨密度検査、婦人科検診もぜひ活用を。更年期症状が落ち着いたポスト更年期も引き続き、『1に検診、2に検診』を心がけましょう。」

たとえ正常範囲内であっても、以前と比べて数値が上がってきていないか、異常値を放置していないかなど、経年変化について自身でもチェックする習慣を持つことが大切です。腰が重いという人も、家族や友達と行ってみるなど、まずは足を運ぶことから始めてください」
構成・原文/井尾淳子
初出:OurAge 2024/6/13




































![今年の付録ポーチも期待以上、[レスポートサック大人のレオパード柄ポーチ大小セット]を持って愛犬とお散歩](https://img-eclat.hpplus.jp/image/d4/d44e2d58-571f-4803-affb-6cb058623199-1200x1200.jpg)




























































































