アラフィー世代から急激にかかる人が増える皮膚の病気「帯状疱疹」。最近は予防接種の話も耳にするけど、いったいどんな病気?どんな人がなるの?治療は?まずは正しく知ることから始めよう。
帯状疱疹ってこんな病気
エクラ世代からかかる人が急増する皮膚の病気「帯状疱疹」。症状やなぜ発症するのか、どんな人がかかるのか、皮膚科医の松尾光馬さんが詳しく解説。

どんな症状なの?

皮膚に痛みや違和感が現れ水膨れを伴う発疹が発生
頭やおなか、腰などにチクチク・ピリピリとした痛みや違和感が生じる。軽いしびれから「針で刺されたような」痛みまで症状や程度には個人差があるが、多くは痛みを伴う赤いぷつぷつとした発疹が現れ、水疱、かさぶたに変化していく。重症例では発疹が帯状となる。皮膚症状は3週間程度で治るが、痛みだけが長い間残る場合もある。

上半身や顔、頭など体の片側にできる
体の左右どちらか片側にでき、頭や顔、胸、おなかなどが多い。神経の走行に沿って帯状に発疹が出ることが多く、顔や耳など場所によっては合併症を招くことも。
なぜ発症するの?
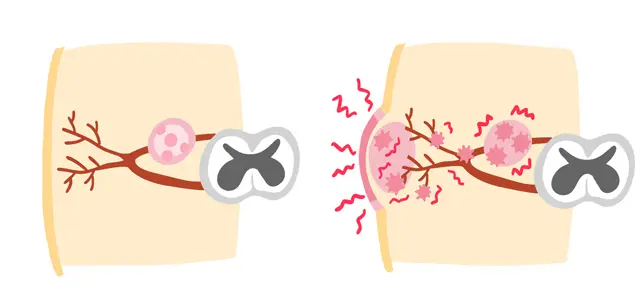
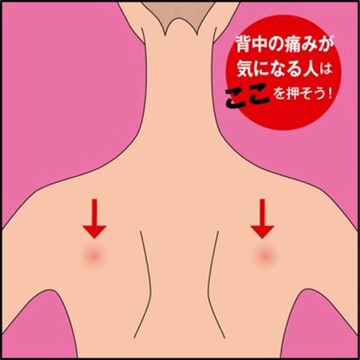
体内に潜伏している水ぼうそうウイルスが活性化して暴れ出す
帯状疱疹は言わば水ぼうそうの「再発」。子供のころなどに水ぼうそうにかかると、ウイルスはその後も脊髄や三叉(さんさ)神経(痛みを脳に伝える神経)の根元付近に潜み続ける。ふだんは免疫力で抑えられているが、加齢やストレスなどで免疫力が低下すると活動が活発になり、増殖して神経に沿って皮膚近くまで移動して、炎症を起こす。
どんな人がかかるの?

水ぼうそうウイルスをもっている人なら誰でもかかる可能性があるが、加齢やストレス、病後などで免疫力が下がっていると特にかかりやすい。また糖尿病や膠原病、慢性呼吸器疾患などの持病があったり、免疫抑制剤を服用している人も高リスク。理由は明らかではないが、男性に比べて女性は1.4倍かかりやすいというデータも。
水ぼうそうウイルスが活性化することで発症
80歳までに3人に1人が経験するといわれる帯状疱疹だが、「まだまだこの病気を知らない人も多いです」と松尾さん。
帯状疱疹は水ぼうそうと同じウイルスが原因で起こる病気で、そのウイルスはエクラ世代なら9割以上の人が体内にもっています。免疫が適切に働いているときにはウイルスの活動が抑えられていますが、加齢などによって免疫力が下がると活動が活発化して増殖、神経に炎症を起こす帯状疱疹になります。
まったく痛みがない人もまれにいますが、多くは初めにピリピリ・チクチクなどの痛みが起きて、その後に発疹ができます。先に痛みだけが起きるので帯状疱疹であることに気づかないかたも多く、中には腰痛かと思って整形外科を受診したら帯状疱疹だった、というかたも。痛みが長く残ってしまったり、顔面神経麻痺や脳炎などの重篤な合併症が起こることもあるため、サインを感じたらできるだけ早く受診し、しっかり治しきることが大切です。
ちなみに、50代以降に急増する帯状疱疹ですが、最近は30~40代の罹患も増えています。子供が水ぼうそうにかかると親はその際に水ぼうそうウイルスに接触するため、ワクチンを打つのと同じブースター効果(追加免疫効果)が得られていました。でも’14年から水ぼうそうワクチンが定期接種になったことで水ぼうそうにかかる子供が減り、子育て世代が追加免疫を得られなくなったことが原因と考えられています」
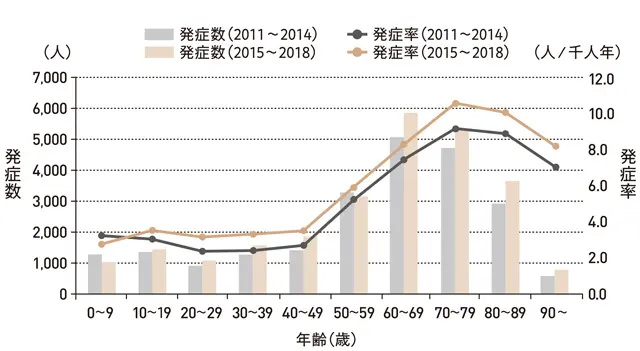
定期接種導入(2014年)前後の帯状疱疹発症数・発症率の比較(宮崎スタディ)
50歳から発症数・発症率ともに一気に増加。60~70代でピークを迎える
50歳以上が接種対象!今話題の「帯状疱疹ワクチン」って、どんなもの?

Q.なぜ50歳以上が接種対象なの?
A.50歳以降が発症しやすいから
加齢で免疫力が低下してくると発症しやすく、発症人数が増えるのが50代以降。そのため50歳以上に予防接種費用の補助金を出す自治体も多いが、50歳以上でないと接種できないわけではなく、接種自体は何歳でも可能。
Q.一度打てば絶対に帯状疱疹にかからない?
A.かかるが重症化を避けられる
インフルエンザや新型コロナなどと同様、予防接種をしても発症する場合も。ただ、かかったとしても症状が軽くすみ、後遺症も残りにくい。ワクチンの効果は年数がたつと落ちてくるので、再度接種が必要な場合も。
Q.ほかのワクチンと同時接種できる?
A.できるが、ずらすほうがベター
帯状疱疹ワクチンは生ワクチンと不活化ワクチンがあり(下記「ワクチンの種類について」を参照)、インフルエンザや新型コロナなどの不活化ワクチンとは同時接種も可能。ただ、副作用が強く出る場合もあることから、ずらして接種するほうが安心。
Q.持病やアレルギーがある人も打てる?
A.持病がある人はむしろおすすめ
糖尿病や膠原病(こうげんびょう)などの持病がある人は帯状疱疹になるリスクが高いため、接種するのがベター。生ワクチンの場合は、ワクチン自体にアレルギーがある人、免疫抑制剤を服用している人、妊娠中の人などは接種できない。
ワクチン接種によってある程度予防が可能に
「予防の第一選択はワクチンです。ワクチンには生ワクチンと不活化ワクチンがあり(下記「ワクチンの種類について」を参照)、前者は1回接種で予防効果は50~60%、後者は2回接種で予防効果は90%以上。不活化ワクチンのほうが副反応が強く出る傾向にあり、打った場所の痛みのほか、全身の倦怠感、頭痛、発熱などが起きる場合もありますが、かなり個人差があるようです。
予防効果や効果の持続年数は不活化ワクチンのほうが高く、70代以降は生ワクチンだと予防効果が4割程度にまで下がってしまいますが、エクラ世代はそういったことはないので、どちらを選んでもいいでしょう。ただし、生ワクチンを接種できない人(上の「Q持病やアレルギーがある人も打てる?」を参照)もいるため、その場合は医師に相談してみてください。
基本的に接種は全額自己負担。高額であることからためらうかたも多かったのですが、最近は補助金を出している自治体も増えているので、まずはお住まいの地域での状況を確認してみるといいかもしれません。『新型コロナワクチンを打つと帯状疱疹になる』という噂が一時期あったようですが、相関関係はありません。ただし、新型コロナに罹患すると帯状疱疹になりやすくはなります。それは、新型コロナによって免疫が変調をきたしたりストレスが増えることが原因と考えられます。
帯状疱疹は生死にかかわる病気ではありませんが、後遺症などがあるとQOLを下げかねません。今後は定期接種に向けて議論が進むともいわれますが、まだ時期もわかりませんし、病気はいつやってくるか予測できないもの。エクラ世代はできるだけ早く接種することをおすすめします」
ワクチンの種類について
接種は皮膚科や内科で受けられる。どちらのワクチンを打つか迷う場合は医師に相談を
生ワクチン
ウイルス:弱毒化
免疫抑制剤、抗リウマチ薬、抗がん剤などを使っている人:接種を受けられない
予防効果:50~60%
副反応:少ない
接種費用回数:1万円程度×1回
不活化ワクチン
ウイルス:無毒化
免疫抑制剤、抗リウマチ薬、抗がん剤などを使っている人:接種を受けられる
予防効果:90%以上
副反応:比較的多い
接種費用回数:2万円程度×2回
早めの治療がカギ! 帯状疱疹かも?と思ったら
治療が遅れると炎症がひどくなったり、後遺症や合併症で苦しむことになる場合も。できるだけ早い治療スタートが肝心!
サインを感じたらすぐ病院へ!
皮膚に違和感や痛みを感じたり発疹が出たら、できるだけ早く皮膚科を受診して。早く治療を始めればウイルスの増殖を抑えらえるが、増えてしまってからではむずかしく、発疹が出てから3日以内に治療を始めるのがベスト。虫刺され程度のポツポツでも、検査をすれば簡単に診断できるので、あれ?と思ったらすぐに病院へ!
治療は抗ウイルス薬と塗り薬の二本柱
治療は、ウイルスの増殖を抑えて痛みをやわらげ、重症化を防ぐ抗ウイルス薬の服用が基本。重症の場合は入院して点滴で抗ウイルス薬を入れる場合も。皮膚の炎症による痛みには、消炎鎮痛剤や塗り薬を用いる。従来の抗ウイルス薬は腎臓への負担が懸念されるものだったが、腎臓への負担が少ない新しい薬も登場している。
治療が遅れたり放置すると後遺症が残ることも
適切な治療をすれば3週間程度で発疹は治まり痛みも消えるが、治療が遅れて炎症がひどくなると、炎症が治っても痛みだけが残る後遺症「帯状疱疹後神経痛」になり、3カ月から年単位で続く場合も。また、顔に発症すると脳炎や髄膜炎、耳だと顔面神経麻痺、難聴、目の周囲だと角膜炎や視力低下などの合併症が起こることがあり、その点からもなるべく早い治療が大事。
神経痛

難聴・耳鳴り

視力低下

合併症を発症するか否かは症状の重さとはあまり関連性がないが、早く治療することで合併症の重症化リスクも下げられる
痛みが長引く場合には

症状が重く痛みが強いと、その記憶が残り痛みに対して過敏になってしまうことで長引く場合も。体を温めたり熱中できる趣味をもったりして、痛みと付き合うことも必要になる。
日常生活で気をつけること
生活リズムを整え疲れをなるべくためない
体に潜む水ぼうそうウイルスが活性化するのは、免疫力が下がったとき。日ごろから心身のメンテナンスで免疫力を低下させないように心がけたい。とはいえ、ストレスをためないというのもむずかしいので、確実な予防策としてワクチン接種をしたうえで、できる範囲でケアを。
バランスのいい食事

栄養バランスの偏りは免疫力低下の要因に。3食バランスよく食べて。
十分な休息

リラックス

ストレスは免疫力の大敵。自分なりのリラックス法をもっておくと◎。
帯状疱疹Q&A
「帯状疱疹」の素朴な疑問や気になるあれこれについて、皮膚科医の松尾光馬さんが回答。

Q.ほかの人にうつるの?
A.帯状疱疹としてうつることはありません
帯状疱疹になるのはほかの人からうつされたからではなく、体内に潜むウイルスが活性化するため。なので、人から人へ帯状疱疹としてうつることはありませんし、水ぼうそうにかかったことがある人にはうつりません。赤ちゃんや幼児など、今までに水ぼうそうにかかったことがない人にうつると、水ぼうそうを発症する場合があります。
Q.過去にかかってもまたかかることがある?
A.免疫力が下がった際に再発する人も
基本的には1回帯状疱疹になるとウイルスに対する免疫が上がるため、その後はなりにくいですが、2回以上なる人が5~6%程度いるといわれます。その場合1年以内に再発することはごくまれですが、その後に免疫力が低下した際などに再発しやすい。再発の際は、前回とは違う場所に発疹が出るケースが多いようです。
Q.水ぼうそうになったか覚えていません。
A.血液検査をすれば抗体の有無はすぐ判明
覚えていなくても、血液検査をすれば水ぼうそうウイルスの抗体をもっているかはすぐわかります。そもそも水ぼうそうにかかったことがなければ帯状疱疹にはなりませんが、生ワクチンを接種すれば水ぼうそうも帯状疱疹も両方予防できます。ただ、エクラ世代では水ぼうそうウイルスをもっていない人はほぼいないはずです。
Q.ヘルペスと帯状疱疹の違いは?
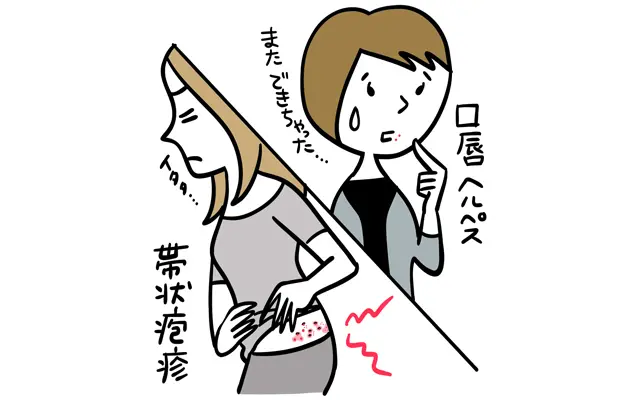
A.ヘルペスは再発し帯状疱疹は再発の可能性は低い
帯状疱疹ウイルスもヘルペスウイルスの仲間で、神経の根元に潜伏するのも共通していますが、ウイルスとしては別物。ヘルペスは宿主(人間)にあまり大きなダメージを与えないかわりに何度も再発を繰り返すのに対して、帯状疱疹は神経を破壊するほど痛めつけるため、ヘルペスほど再発頻度は高くありません。
Q.発疹のあとが残ることはある?
A.多くは皮膚の代謝に伴いきれいになるので大丈夫
発疹が重症だったり治療が遅れたりすると、あとが残る場合があります。これはけがをした傷あとと同じようなもので消すことはむずかしい。でもたいていは皮膚の代謝に伴い徐々に目立たなくなっていくので、あまり心配しないで大丈夫。あとをできるだけ残さないためには、発疹を掻きむしらないことが大切。
Q.帯状疱疹に季節性はあるの?
A.かつては夏だったけれど今は季節は関係なし
夏はウイルスの特性上水ぼうそうが発症しにくく、追加免疫が得られないために帯状疱疹の人が多く出る傾向がありました。でも、今は水ぼうそうになる人自体が少ないため季節は関係なし。年末年始や旅行などふだんと違う生活で疲れたりすると発症リスクが上がるので、季節よりもそちらに気をつけましょう。
Q.「帯状疱疹が体を一周すると危険」は本当?

A.嘘! 発疹が一周することはありません
それは抗ウイルス薬がない昔にいわれていた話で、発疹が胴体を一周しそうに見えるほど重症の場合を指していたのでは。重症であれば死にいたらないまでも痛みは強烈で、合併症などもあればダメージは相当大きいですから。でも今は抗ウイルス薬があるので、命の危険があるほど重症化することはありません。